Разработка и доклинические исследования ортотопических костных имплантатов на основе гибридной конструкции из поли-3-оксибутирата и альгината натрия
Цель исследования — разработка технологии изготовления костных имплантатов на основе гибридной полимерной конструкции из поли-3-оксибутирата и альгината натрия для направленной костной регенерации с применением метода 3D-печати.
Материалы и методы. Для изготовления имплантатов сложной формы на основе поли-3-оксибутирата и альгината натрия применяли метод двойного выщелачивания с использованием пресс-формы, выполненной методом 3D-печати. Исследование внешнего вида, морфологии и структуры полученных матриксов проводили с помощью сканирующей электронной микроскопии. Биосовместимость in vivo определяли по результатам внутримышечной имплантации костных имплантатов и по данным гистологии.
Результаты. Исследование разработанного гибридного 3D-матрикса из поли-3-оксибутирата и альгината натрия показало, что он обладает ограничительной функцией, обеспечивая условия для нормальной регенерации плоских костей черепа у крыс.
Заключение. Разработанный гибридный 3D-матрикс не препятствует течению нормального остеогенеза и обеспечивает благоприятные для регенерации условия.
Восстановление костных дефектов неправильной геометрической формы остается сложной в выполнении процедурой. Врожденные и особенно посттравматические дефекты и деформации в челюстно-лицевой области отличаются разнообразием форм, для их замещения требуются, как правило, не просто остеопластические материалы, а костные имплантаты (КИ), повторяющие форму восстанавливаемого дефекта [1]. Благодаря современному программному обеспечению, интегрирующему в себе возможность обработки данных компьютерной томографии и виртуального объемного (3D) моделирования, у исследователей и клиницистов появилась возможность проводить компьютерное планирование реконструктивных операций и получать модели костных имплантатов, полностью конгруэнтных воспринимающему ложу [2, 3], т.е. процесс подготовки модели КИ для производства можно считать вполне решаемой задачей.
Для изготовления самих КИ произвольной формы предложено несколько технологий. Одна из них — фрезерование аллокости [4, 5], керамических блоков [6], сложных костных матриксов [7]. Однако многие исследователи отмечают, что аллокость имеет ряд недостатков, а керамика характеризуется длительным сроком резорбции [8]. Другой многообещающей технологией для изготовления КИ является аддитивное производство, или 3D-печать. Одной из первых начала производить индивидуальные костные имплантаты методом 3D-прототипирования компания Oxford Performance Materials, Inc. [9]. В России имеется зарегистрированная и разрешенная к клиническому применению технология производства индивидуальных накостных имплантатов для контурной пластики из политетрафторэтилена, однако данный класс материалов относится к биоинертным, но не биоразлагаемым и не замещается костной тканью [3, 10].
Развитие прямой 3D-печати КИ осложняется тем, что материалы, традиционно используемые для замещения костных дефектов: полимеры (полиоксиалканоаты (ПОА), полилактиды, полигликолид и др.), минеральные материалы (полигидроксиапатит, соли кальция), ксено- и алломатериалы, — или не подходят для традиционных методов 3D-печати, или меняют свои физико-химические и биологические свойства и становятся непригодными для восстановления кости.
Для непрямых технологий изготовления 3D-изделий с заданной формой выбор материалов также имеет большое значение. Такие материалы должны обеспечивать заданную микроструктуру изделия, его физико-химические и биологические характеристики (достаточную прочность, пластичность, гидрофильность, способность к биодеструкции, биосовместимость). Далеко не всегда один материал может обеспечить сочетание всех данных свойств, в связи с чем в последнее время активно развивается направление создания гибридных конструкций с использованием различных биополимеров и минеральных веществ.
Одними из наиболее используемых полимеров для биоинженерии твердой соединительной ткани являются ПОА и альгинаты [11–13]. По своим свойствам эти полимеры сильно различаются. ПОА — это более гидрофобные, механически прочные, биодеградируемые с низкой скоростью полиэфиры, тогда как альгинаты — гидрофильные, образующие гидрогели, механически непрочные, биодеградируемые с высокой скоростью полисахариды. Образование композитов из полимеров этих двух классов позволяет регулировать свойства полученного композитного материала в самых широких пределах. Альгинаты активно используются для изготовления матриксов в инженерии костной, хрящевой, мягкой соединительной, мышечной тканей [12], тогда как матриксы на основе ПОА применяются преимущественно для регенерации костной ткани [11]. ПОА, в частности гомополимер поли-3-оксибутират (ПОБ), получают биотехнологическим путем с использованием высокоэффективного штамма-продуцента Azotobacter chroococcum 7Б, что дает возможность получать полимеры высокой степени очистки с заданными свойствами [14]. Несмотря на то, что для биомедицинских целей используют альгинаты, выделенные из бурых водорослей, эти биополимеры можно также получать биотехнологическим путем с помощью штаммов-продуцентов того же самого вида бактерий Azotobacter chroococcum [15].
Авторами разработан метод изготовления КИ сложной формы на основе ПОБ и альгината натрия методом двойного выщелачивания с использованием пресс-формы, выполненной методом 3D-печати.
Цель исследования — разработка технологии изготовления костных имплантатов на основе гибридной полимерной конструкции из поли-3-оксибутирата и альгината натрия для направленной костной регенерации с применением метода 3D-печати.
Материалы и методы
Реактивы. Использовали ПОБ (молекулярная масса — 150 кДа) и альгинат натрия (Sigma-Aldrich, Германия); трихлорметан (EKOS-1, Россия); карбонат аммония («Химмед», Россия); сахарозу («Химмед», Россия); стрэнг из полилактида для 3D-печати методом послойного наплавления (температура плавления — 200–255°С, плотность — 1,2–1,08 кг/м2, экологически чист, не токсичен, высокая точность при печати, производство Московского завода FDPlast, Россия); Золетил 100 (Virbac, Франция); Рометар (Bioveta, Чехия); Доксициклин («Бинергия», Россия); Тетрациклин («Биохимик», Россия); ализариновый красный («ХимМедСервис», Россия).
Компьютерное моделирование и 3D-печать форм для изготовления КИ. Проведена конусно-лучевая компьютерная томография головы крысы. На основе DICOM-файлов осуществлена реформация 3D-модели черепа (рис. 1). По центру теменной кости смоделирован костный дефект цилиндрической формы диаметром 8 мм (рис. 2). Модель имплантата выполнена таким образом, чтобы не только заполнять костный дефект, но также перекрывать его снаружи. Это позволит защитить твердую мозговую оболочку и головной мозг от внешнего воздействия (рис. 3). Так как исследование проводилось на крысах одной массы и размера, все модели были изготовлены также одного размера. На рис. 4 представлена 3D-модель формы для изготовления КИ.
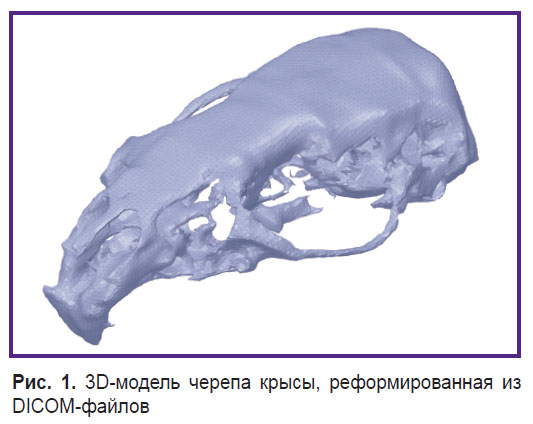 Рис. 1. 3D-модель черепа крысы, реформированная из DICOM-файлов Рис. 1. 3D-модель черепа крысы, реформированная из DICOM-файлов
|
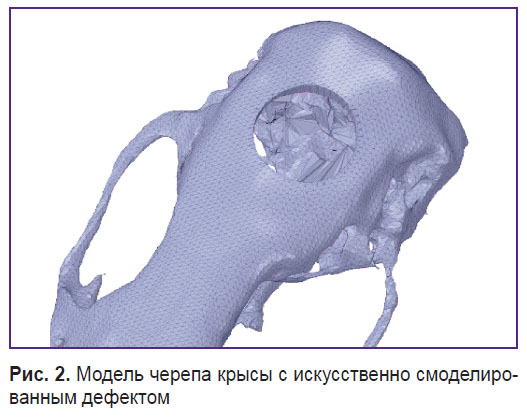 Рис. 2. Модель черепа крысы с искусственно смоделированным дефектом Рис. 2. Модель черепа крысы с искусственно смоделированным дефектом
|
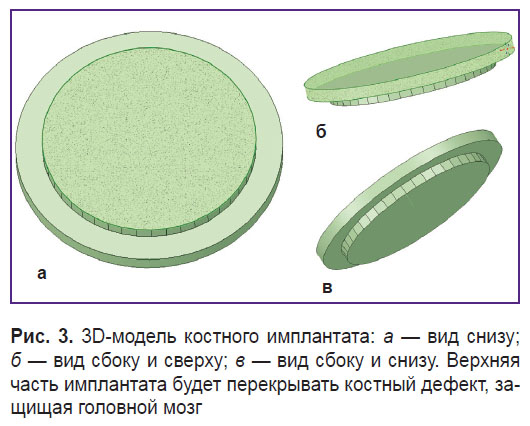 Рис. 3. 3D-модель костного имплантата: а — вид снизу; б — вид сбоку и сверху; в — вид сбоку и снизу. Верхняя часть имплантата будет перекрывать костный дефект, защищая головной мозг Рис. 3. 3D-модель костного имплантата: а — вид снизу; б — вид сбоку и сверху; в — вид сбоку и снизу. Верхняя часть имплантата будет перекрывать костный дефект, защищая головной мозг
|
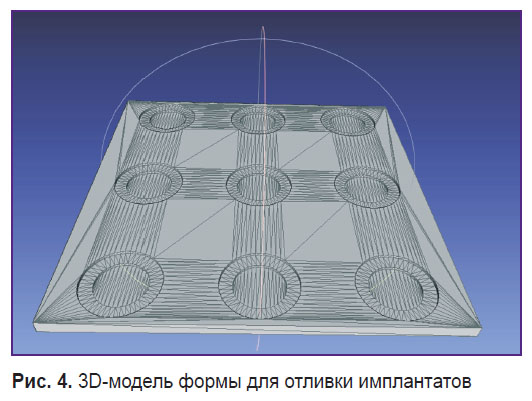 Рис. 4. 3D-модель формы для отливки имплантатов Рис. 4. 3D-модель формы для отливки имплантатов
|
Изготовление костных имплантатов по напечатанным 3D-формам. С использованием 3D-принтера PrusaMendel v2 (NWRepRap, США), работающего по принципу послойного наплавления, были выполнены формы для КИ из полилактида. Так как в процессе изготовления КИ применяется органический растворитель хлороформ, растворяющий полилактид, формы были изолированы алюминиевой фольгой (рис. 5).
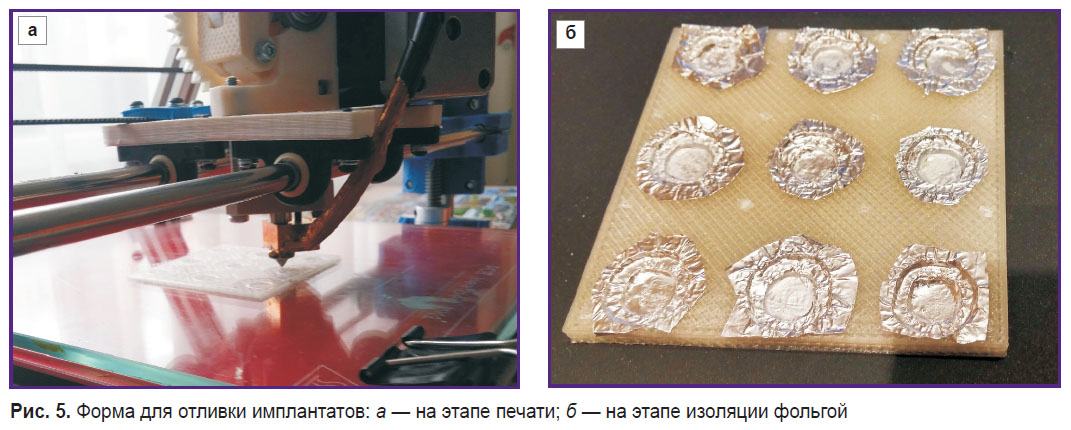 Рис. 5. Форма для отливки имплантатов: а —на этапе печати; б — на этапе изоляции фольгой Рис. 5. Форма для отливки имплантатов: а —на этапе печати; б — на этапе изоляции фольгой
|
Такой процесс отливки легко масштабируется для изготовления имплантатов размером не менее 5×5×5 см.
Получение полимерных матриксов для изготовления костных имплантатов. С целью получения пористых матриксов использована новая модификация широко применяемого для изготовления матриксов в тканевой инженерии метода выщелачивания — метод двойного выщелачивания [16]. В качестве порообразующих агентов выбраны карбонат аммония и сахароза. Размер кристаллов карбоната аммония составлял 40–94 мкм, сахарозы — 94–315 мкм. Нормирование размеров производили с помощью лабораторных сит U1-ESL с ячейками 40, 94 и 315 мкм («Крафт», Россия).
На первой стадии метода двойного выщелачивания происходит термическое разложение карбоната аммония:
(NH4)2CO3→2NH3+CO2+H2O,
при этом образуются поры меньшего диаметра. На второй стадии воду меняли несколько раз до полного вымывания сахарозы.
Раствор ПОБ (65 мг на 1 мл трихлорметана) добавляли к смеси карбоната аммония и сахарозы (1:3) до состояния смеси, близкого к жидкой пасте. Этой смесью заполняли форму, изготовленную ранее. После испарения растворителя форму погружали в горячую воду (~90°С). После прекращения газообразования полученные матриксы удаляли из формы и промывали дистиллированной водой — 5 раз по 30 мин на шейкере.
Перед имплантацией матриксы заполняли 1% раствором альгината натрия до полного насыщения и затем помещали в 50 мМ раствора CaCl2 до полного гелирования альгината в матриксе, после чего полученный гибридный матрикс промывали фосфатно-буферным солевым раствором.
Подобная гибридная конструкция из матрикса на основе ПОБ, заполненного альгинатом натрия, была разработана с учетом ранее полученных данных [17, 18]. Нами установлено, что барьерная мембрана из ПОБ и паста для заполнения костных дефектов на основе микросфер из ПОБ в альгинатном геле являются эффективными для регенерации костной ткани. Кроме того, альгинат натрия может быть использован в дальнейшем в качестве средства для инкапсулирования и введения в матрикс мезенхимальных стволовых клеток и других клеток, применяемых для стимуляции регенерации костной и хрящевой тканей [19].
Структура и морфология матриксов. Исследование внешнего вида, морфологии и структуры полученных матриксов проводили с использованием сканирующего электронного микроскопа JSM-6380LA (Tokyo Boeki Ltd., Япония). С этой целью образцы закрепляли на алюминиевых столиках и напыляли золотом 15 мин при силе тока 15 мА (IB-3; Giko Engineering Co., Япония).
Пористость. Пористость матриксов оценивали с помощью метода определения пористости через массу. Сначала измеряли массу пористого матрикса (Acculab AL-64, США), его диаметр и высоту, рассчитывали теоретический объем монолитного матрикса, а с учетом плотности полимера (1,25 г/см3) определяли массу сплошного непористого образца. Пористость рассчитывали по формуле:
П=(1–m1/m2)·100%,
где m1 — измеренная масса пористого образца, а m2 — расчетная масса монолитного образца без пор, объем которого совпадает с объемом пористого образца.
Наличие открытых пор выявляли путем окраски чернилами. Образец матрикса обмакивали в чернила, высушивали, после чего разрезали.
In vivo исследования на критическом костном дефекте. Для изучения регенерации костей черепа наиболее показательной является модель критического дефекта свода черепа (теменной кости) у крысы [20], позволяющая получить воспроизводимые данные и сравнить их с многочисленными результатами других исследований [8, 16–18]. Эту модель используют для оценки эффективности и безопасности различных костезамещающих материалов, в том числе матриксов с факторами роста и клетками [21–23].
Методика операции. Исследование проводили на 24 самцах крыс линии Wistar c массой тела 400 г. Эксперимент соответствовал рекомендациям локального биоэтического комитета НижГМА, при его постановке руководствовались «Правилами проведения работ с использованием экспериментальных животных» в соответствии с приказами МЗ СССР №755 от 12.08.1977 г., №701 от 24.07.1978 г. и «Правилами лабораторной практики в Российской Федерации» от 19.06.2003 г.
Под внутрибрюшинным наркозом (Золетил 100, 125 мкг/кг массы тела) крысам производили поперечный и вертикальный латерально-смещенный разрез кожи головы, формируя треугольный лоскут, и последовательно тупым и острым путем обнажали теменные кости. Посередине сагиттального шва на теменных костях формировали круглое отверстие с помощью трепана С-reamerдиаметром 8 мм и высотой 1,5 мм из набора Neobiotech SLA (Neobiotech, Корея), избегая перфорации сагиттального венозного синуса. Рану послойно ушивали (рис. 6).
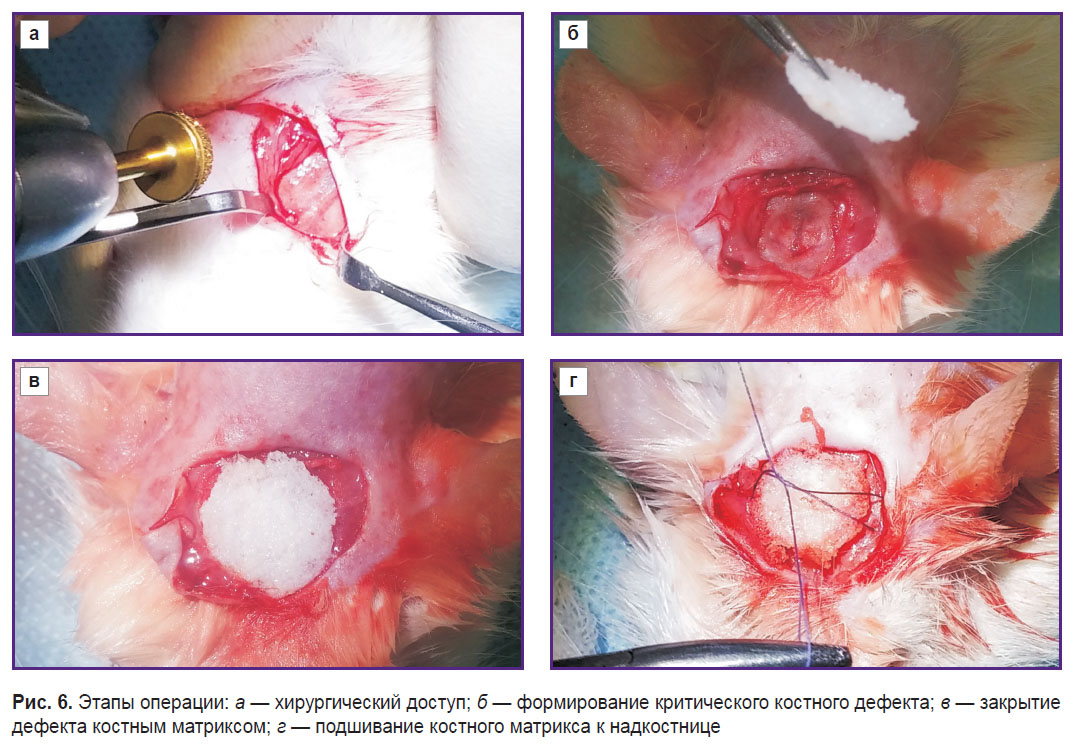 Рис. 6. Этапы операции: а — хирургический доступ; б — формирование критического костного дефекта; в — закрытие дефекта костным матриксом; г — подшивание костного матрикса к надкостнице Рис. 6. Этапы операции: а — хирургический доступ; б — формирование критического костного дефекта; в — закрытие дефекта костным матриксом; г — подшивание костного матрикса к надкостнице
|
Введение флюоресцентных меток для изучения скорости регенерации костных дефектов. Механизм мечения костного регенерата основывается на связывании тетрациклиноподобных флюорохромов и ионов кальция с образованием хелатных соединений, которые накапливаются в новообразованной костной ткани, что обеспечивает их последующую визуализацию. Для оценки динамики неоостеогенеза на разных сроках проводили прижизненное тройное мечение новообразованной костной ткани. Всем экспериментальным крысам делали внутрибрюшинные инъекции раствора доксициклина к началу активной минерализации остеоида на 8, 9 и 10-й день после операции. Затем на 15, 16 и 17-й день эксперимента крысам внутрибрюшинно вводили раствор тетрациклина, который, включаясь в новообразованную костную ткань, образует новую меченую область. На 22, 23 и 24-й день вводили ализарин красный С для полного окрашивания краев минерализованного регенерата. Метки вводили в дозировке 25 мг/кг массы тела. Таким образом, мечение осуществляли по схеме 7–3–4–3–4–3–4 (три дня введения чередовались с четырехдневными перерывами).
На 28-й день, что соответствовало окончанию процессов первичного остеогенеза [24], крыс выводили из эксперимента передозировкой наркоза Золетил/Рометар. Скелетировали свод черепа, область регенерата выделяли с использованием хирургических цилиндрических боров и физиодиспенсера. Полученные образцы свода черепа фиксировали в 40% этиловом спирте в течение 24 ч. Такой способ фиксации широко употребляется для сохранения флюоресцентных меток и хорошей пропитки костной ткани [25].
Гистологическое исследование. Образцы фиксировали в 70% этаноле в течение 24–72 ч. Затем промывали, обезвоживали и заливали в метилметакрилат (Osteo-Bead; Sigma-Аldrich, США) по стандартной методике, рекомендованной производителем, с последующей полимеризацией. Из полученных блоков изготавливали первичные срезы толщиной 200 мкм (Low Speed Sow, Швейцария), из которых в свою очередь готовились вторичные срезы толщиной 40–50 мкм. Контроль толщины среза осуществляли стандартным механическим микрометром барабанного типа.
Микроскопическое исследование проводили на флюоресцентном микроскопе Leica DM 4000B (Leica Microsystems, Германия). Микрофотографирование выполняли с помощью стандартного набора светофильтров с последующим сложением RGB-каналов в единое изображение с использованием штатного программного продукта Leica для флюоресцентной микроскопии (мультиканальная гистопантомограмма).
Результаты и обсуждение
Структура и морфология матриксов. По методике двойного выщелачивания нами получены трехмерные матриксы из ПОБ (молекулярная масса — 150 кДа) (рис. 7). Изучение образцов полимерных подложек методом сканирующей электронной микроскопии (рис. 8) показало, что матриксы имеют трехмерную пористую структуру с разным размером пор: микропоры — 23±8 мкм, макропоры — 410±75 мкм. Размер микропор более 300 мкм считается оптимальным для проникновения питательных веществ и клеток во всем объеме материала [26].
 Рис. 7. Внешний вид матриксов из поли-3-оксибутирата: а — до и б — после насыщения альгинатом натрия Рис. 7. Внешний вид матриксов из поли-3-оксибутирата: а — до и б — после насыщения альгинатом натрия
|
 Рис. 8. Микроструктура матриксов на основе поли-3-оксибутирата: а — до и б — после заполнения альгинатом натрия. Сканирующая электронная микроскопия Рис. 8. Микроструктура матриксов на основе поли-3-оксибутирата: а — до и б — после заполнения альгинатом натрия. Сканирующая электронная микроскопия
|
С помощью окрашивания чернилами определяли характер системы пор. Установлено, что матриксы из ПОБ имеют сообщающуюся систему пор. В среднем пористость матриксов составила 93%.
Гистологическое исследование. При микроскопическом исследовании с использованием флюоресцентной микроскопии образцов костной ткани теменных костей крыс выявлено, что накопление флюоресцирующих меток в костной ткани произошло успешно. Однако четкого градиента окрасок на гистологических срезах при микроскопии выявить не удалось, поскольку объем костной ткани накапливался постепенно и области окрашивания перекрывались. Поканальное изучение свечения флюорохромов выявило их присутствие и накопление в своем спектре, однако совмещение изображений в единое целое уже не позволяло четко идентифицировать области накопления флюорохромов в зависимости от срока наблюдения (рис. 9).
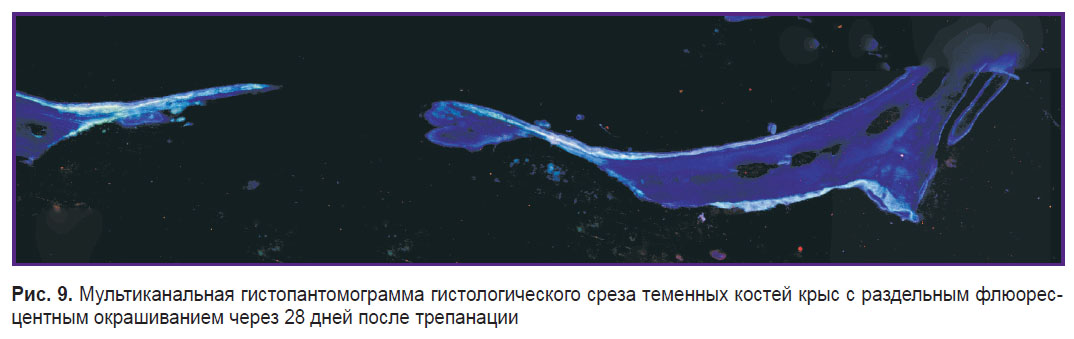 Рис. 9. Мультиканальная гистопантомограмма гистологического среза теменных костей крыс с раздельным флюоресцентным окрашиванием через 28 дней после трепанации Рис. 9. Мультиканальная гистопантомограмма гистологического среза теменных костей крыс с раздельным флюоресцентным окрашиванием через 28 дней после трепанации
|
Заключение. Разработана комплексная методика получения гибридных полимерных 3D-матриксов заданной формы и микроструктуры, включающая методы 3D-печати, двойного выщелачивания и создания гибридных полимерных конструкций. Метод 3D-печати позволяет создавать форму для изготовления шаблонов для заполнения черепных дефектов не менее 5 мм в диаметре. Метод двойного выщелачивания позволяет изготавливать матриксы, предназначенные для заполнения костных дефектов. Полученные матриксы представляют собой гибридную конструкцию из различных биосовместимых полимеров — поли-3-оксибутирата и альгината натрия, в которой альгинат служит гидрогелем-наполнителем твердого высокопористого матрикса из поли-3-оксибутирата.
Исследования гистологических срезов образцов костной ткани при помощи флюоресцентной микроскопии с раздельным окрашиванием флюорохромами показали, что гибридный матрикс из поли-3-оксибутирата и альгината натрия обладает ограничительной функцией, обеспечивая условия для нормальной регенерации плоских костей черепа у крыс. Разработанный гибридный 3D-матрикс не препятствует течению нормального остеогенеза и обеспечивает благоприятные для регенерации условия.
Благодарности. Коллектив авторов благодарит Арутюнян Ирину Владимировну за помощь в проведении исследования.
Финансирование исследования. Работа выполнена при поддержке гранта Российского научного фонда (соглашение №15-15-10014 от 01.05.2015 г.).
Конфликт интересов. У авторов нет конфликта интересов.
Литература
Jardini biomodel - van der Meer W.J., Bos R.R., Vissink A., Visser A. Digital planning of cranial implants. Br J Oral Maxillofac Surg 2013; 51(5): 450–452, https://doi.org/10.1016/j.bjoms.2012.11.012.
Muraev Kobets plasty tehnologii - Knox G. Surgical bone and cartilage shaping on demand with 3D CAD/CAM. Patent US 8,4838,63 B1. 2013.
- Jacotti M., Barausse C., Felice P. Posterior atrophic mandible rehabilitation with
onlay - Garagiola U., Grigolato R., Soldo R., Bacchini M., Bassi G., Roncucci R., De Nardi S. Computer-aided design/computer-aided manufacturing of hydroxyapatite scaffolds for bone reconstruction in jawbone atrophy: a systematic review and case report. Maxillofac Plast Reconstr Surg 2016; 38(1), https://doi.org/10.1186/s40902-015-0048-7.
- Mangano F., Macchi A., Shibli J.A., Luongo G., Iezzi G., Piattelli A., Caprioglio A., Mangano C. Maxillary ridge augmentation with custom-made CAD/CAM scaffolds. A 1-year prospective study on 10 patients. J Oral Implantol 2014; 40(5): 561–569, https://doi.org/10.1563/AAID-J OI-D-12-00122.
- Kuznetsova D.S., Timashev P.S., Bagratashvili V.N., Zagaynova Е.V. Scaffold- and cell system-based bone grafts in tissue engineering (review). Sovremennye
tehnologii - OPM Receives FDA clearance for 3D printed OsteoFab patient-specific facial device. 2014. URL: https://www.oxfordpm.com/opm-receives-fda-clearance-3d-printed-osteofab-patient-specific-facial-device.
- Greenstein G., Carpentieri J.R. Utilization of d-PTFE barriers for post-extraction bone regeneration in preparation for dental implants. Compend Contin Educ Dent 2015; 36(7): 465–473.
- López N.I., Pettinari M.J., Nikel P.I., Méndez B.S. Polyhydroxyalkanoates: much more than biodegradable plastics. In: Advances in Applied Microbiology. Elsevier BV; 2015; p. 73–106, https://doi.org/10.1016/bs.aambs.2015.06.001.
- Venkatesan J., Bhatnagar I., Manivasagan P., Kang K.H., Kim S.K. Alginate composites for bone tissue engineering: a review. Int J Biol Macromol 2015; 72: 269–281, https://doi.org/10.1016/j.ijbiomac.2014.07.008.
- Rezwan K., Chen Q.Z., Blaker J.J., Boccaccini A.R. Biodegradable and bioactive porous polymer/inorganic composite scaffolds for bone tissue engineering. Biomaterials 2006; 27(18): 3413–3431, https://doi.org/10.1016/j.biomaterials.2006.01.039.
- Bonartsev A.P., Zharkova I.I., Yakovlev S.G., Myshkina V.L., Mahina T.K., Voinova V.V., Zernov A.L., Zhuikov V.A., Akoulina E.A., Ivanova E.V., Kuznetsova E.S., Shaitan K.V., Bonartseva G.A. Biosynthesis of poly(3-hydroxybutyrate) copolymers by Azotobacter chroococcum 7B: a precursor feeding strategy. Prep Biochem Biotechnol 2016, https://doi.org/10.1080/10826068.2016.1188317. [Epub ahead of print].
- Бонарцева Г.А., Акулина Е.А., Мышкина В.Л., Воинова В.В., Махина Т.К., Бонарцев А.П. Биосинтез альгинатов бактериями рода Azotobacter. Прикладная биохимия и микробиология 2017 (в печати).
- Kundu J., Pati F., Hun Jeong Y., Cho D.-W. Biomaterials for
biofabrication Gazhva Makhina Myshkina Muraev in vitro tehnologii - Ivanov S.Y., Bonartsev A.P.,
Gazhva Myshkina Muraev - Bai H.Y., Chen G.A., Mao G.H., Song T.R., Wang Y.X. Three step derivation of
cartilage like - Spicer P.P., Kretlow J.D., Young S., Jansen J.A., Kasper F.K., Mikos A.G. Evaluation of bone regeneration using the rat critical size calvarial defect. Nat Protoc 2012; 7(10): 1918–1929, https://doi.org/10.1038/nprot.2012.113.
- Pellegrini G., Seol Y.J., Gruber R., Giannobile W.V. Pre-clinical models for oral and periodontal reconstructive therapies. J Dent Res 2009; 88(12): 1065–1076, https://doi.org/10.1177/0022034509349748.
- Lee C.H., Jin M.U., Jung H.M., Lee J.T., Kwon T.G. Effect of dual treatment with SDF-1 and BMP-2 on ectopic and orthotopic bone formation. PLoS One 2015; 10(3): e0120051, https://doi.org/10.1371/journal.pone.0120051.
- Васильев А.В. Влияние опиоида периферического действия даларгина на клеточную пролиферацию in vitro и репаративную регенерацию костной ткани in vivo. Автореф. дис. … канд. мед. наук. М; 2015.
- Burr D.B., Allen M.R. Basic and applied bone biology. Academic Press; 2013; 392 p.
- Handbook of histology methods for bone and cartilage.
An Y.H., - Karageorgiou V., Kaplan D. Porosity of 3D biomaterial scaffolds and osteogenesis. Biomaterials 2005; 26(27): 5474–5491, https://doi.org/10.1016/j.biomaterials.2005.02.002.










