Гистоморфологические изменения перитуморальной зоны у больных локализованным раком предстательной железы как предикторы прогрессии заболевания
Цель исследования — изучить диспластические, гиперпластические и воспалительные изменения перитуморальной зоны у больных локализованным раком предстательной железы (РПЖ) после радикальной простатэктомии и их влияние на пролиферативную активность опухолевых клеток.
Материалы и методы. Проведены гистоморфологические исследования операционных образцов ткани перифокальной зоны у 309 больных с локализованным РПЖ (T1c–T2cN0M0) после радикальной операции методом световой микроскопии. Высокая степень гистопатологической дифференцировки встречалась у 22 (7,1%), умеренная — у 283 (91,6%) и низкая — у 4 больных (1,3%). Методом иммуноферментного анализа в сыворотке крови определена концентрация простатспецифического антигена. Пролиферативная активность опухолевых клеток изучена с помощью иммуногистохимического исследования экспрессии маркера Ki-67 в опухоли.
Результаты. Гистоморфологическое исследование перитуморальной зоны у 257 из 309 больных (83,2%) с локализованным РПЖ позволило выявить сочетанные с аденокарциномой предстательной железы гистопатологические процессы: неспецифический хронический бактериальный простатит в 60,2% случаев, простатическую интраэпителиальную неоплазию высокой степени (ПИН-2) — в 31,1%, доброкачественные гиперпластические процессы — в 21%, включая склерозирующий аденоз, а также их сочетания.
Наиболее выраженные хронические воспалительные изменения в перифокальной зоне наблюдались при одновременном выявлении аденокарциномы предстательной железы и ПИН-2. Наличие сочетанной патологии в перифокальной зоне не приводило к статистически значимому изменению простатспецифического антигена в сыворотке крови. Пролиферативная активность опухолевых клеток у больных РПЖ повышалась при сочетанном протекании в перитуморальной зоне диспластических процессов и разрастании стромальных компонентов в предстательной железе при хроническом простатите и склерозирующем аденозе.
Заключение. Перифокально расположенные ПИН-1, ПИН-2, хронический простатит, а также склерозирующий аденоз повышают пролиферативную активность опухолевых клеток аденокарциномы предстательной железы, что служит обоснованием их предикторной роли.
Введение
В официальном отчете по состоянию онкологической помощи населению России в 2016 г. указано, что в Ростовской области диагноз рака предстательной железы (РПЖ) имел минимальный показатель морфологического подтверждения — 80,2% по сравнению со среднероссийским — 94,7% [1]. В 2015 г. показатель морфологической верификации диагноза РПЖ в 6 регионах страны, включая Ростовскую область (82,1%), был также низким [2]. Такая проблемная ситуация в последнее время привела в регионе к ответному росту гистологических исследований при РПЖ, накоплению информации, требующей системного анализа совокупности сведений. Исследование гистоморфологических изменений в препаратах предстательной железы, полученных при оперативном лечении РПЖ, для конкретного больного имеет высокое диагностическое значение, а при изучении совокупности сведений может раскрыть прогностический потенциал в отношении общих закономерностей онкологического заболевания.
Все сказанное обусловливает актуальность морфологических исследований при РПЖ. С учетом того факта, что более половины пациентов с впервые верифицированным диагнозом РПЖ (56%) имеют I–II стадию заболевания [1], усилия специалистов должны быть направлены именно на верификацию локализованных форм заболевания и состояний, предшествующих развитию злокачественной опухоли предстательной железы. После радикальной простатэктомии морфологическому исследованию подвергаются не только образцы опухолей, но и участки перифокальной зоны предстательной железы, хирургического края [3]. Однако сведения о тканевых и клеточных особенностях в окружении аденокарциномы простаты (простатическая интраэпителиальная неоплазия (ПИН), признаки склерозирующего аденоза, неспецифического бактериального хронического простатита (ХП)) в литературе встречаются редко [4–6]. Между тем патологические изменения перитуморальной зоны могут служить благоприятной средой для мутагенеза в стромальных и эпителиальных клетках, увеличивающей возможность возникновения мутаций и генетическую нестабильность в прилегающих специфических клетках [7].
Концепция, основанная на том, что факторы окружения и микроокружения играют важную роль в возникновении и развитии опухоли, образовании рецидивов и метастазов, существует с 1990 г. Под термином «микроокружение» подразумевается комплекс факторов, характеризующих события внутри опухоли [8]. Процессы, происходящие в ткани в непосредственной близости от опухоли, входят в понятие «окружение опухоли», или «перитуморальная зона» [9]. Опухолевая прогрессия при РПЖ зависит как от молекулярных изменений эпителиальных клеток, так и от многочисленных изменений стромы, окружающих тканевых и клеточных элементов, обеспечивающих необходимые условия для пролиферации, миграции и инвазии раковых клеток [10, 11].
Изучение связи хронического воспаления, фиброза, дисплазии, гиперплазии в перитуморальной зоне с пролиферативным потенциалом опухолевых клеток может быть полезным для понимания возможных причин ранних рецидивов злокачественных новообразований.
Цель исследования — изучение диспластических, гиперпластических и воспалительных изменений перитуморальной зоны у больных локализованным раком предстательной железы после радикальной простатэктомии и их связи с пролиферативной активностью опухолевых клеток.
Материалы и методы
Работа выполнена в Центре урологии, нефрологии и гемодиализа Областной больницы №2 Ростова-на-Дону, а также в отделении онкоурологии, патологоанатомическом отделении Ростовского научно-исследовательского онкологического института в 2015–2017 гг.
Гистоморфологические исследования операционных биоптатов проведены у 309 больных с локализованным РПЖ (T1c–T2cN0M0) после радикальной простатэктомии. Возраст больных общей клинической группы составлял 54–79 лет, в среднем — 65,6±2,5 года.
Критерии включения больных в исследование:
локализованный РПЖ (Т1с–Т2с);
наличие данных дооперационного уровня простатспецифического антигена (ПСА);
гистологическое исследование образцов опухоли и перитуморальной зоны;
отсутствие отдаленных метастазов.
Исследование проведено в соответствии с Хельсинкской декларацией (2013) и одобрено Этическим комитетом Ростовского научно-исследовательского онкологического института. От всех пациентов получено информированное согласие.
Распределение больных в зависимости от клинической стадии РПЖ было следующим: с Т1с — 28 (9,1%); с Т2а — 33 (10,7%); с Т2b — 89 (28,8%); с Т2с — 159 (51,5%). Высокая степень гистопатологической дифференцировки (менее 7 баллов по шкале Глисона) встречалась у 22 больных (7,1%), умеренная (7 баллов по шкале Глисона) — у 283 (91,6%) и низкая (более 7 баллов по шкале Глисона) — у 4 (1,3%).
Полученный хирургом материал после радикальной простатэктомии помещали в 4% раствор забуференного формалина, сразу отправляли в патологоанатомическое отделение, где хранили не более 24 ч. Для морфологического исследования патологоанатом формировал образцы опухолевой ткани (не менее 3 кусочков), перитуморальной зоны (2 см от опухоли и более из обеих долей железы) путем отсечения конусовидных кусочков размером 1,0×0,5 см. Затем отрезки тканей поперечно нарезали на 15–20 пластинок толщиной 0,3 мм.
При микроскопическом исследовании определяли гистологический тип опухоли, степень гистопатологической дифференцировки. У всех больных гистологический тип опухоли был представлен аденокарциномой. В зависимости от результатов гистологического исследования биоптатов перитуморальной зоны пациентов разделили на подгруппы со следующей патологией: ПИН-2, ПИН-1, доброкачественная гиперплазия предстательной железы (ДГПЖ), ХП.
Для гистологического исследования с помощью световой микроскопии пластинки ткани железы фиксировали в 10% растворе формалина, забуференном по Лилли при рН=7,4, затем заливали в парафин по принятой методике. Серийные срезы толщиной 3–5 мкм депарафинировали по стандартной схеме, окрашивали гематоксилином и эозином. Образцы исследовали в световом микроскопе TOPIC-T (CETI, Нидерланды).
В работе использовали гистологическую классификацию простатита: легкая, умеренная и выраженная степень (Тhe North American Chronic Prostatitis Collaborative Research Network and the International Prostatitis Collaborative Network, 2001) [12]. К высокой степени простатической интраэпителиальной неоплазии относили умеренную и выраженную дисплазию (ПИН-2), к низкой степени — легкую (ПИН-1).
Всем пациентам до операции в сыворотке крови определяли концентрацию ПСА с помощью иммуноферментного анализа на фотометре Multiscan Р2 (Thermo Fisher Scientific Inc., Финляндия).
Иммуногистохимическое исследование проводили в соответствии со стандартным протоколом. Подготовленные серийные срезы наклеивали на поли-L-лизиновые стекла. Депарафинизацию осуществляли в термостате при температуре 60ºС в течение часа. После погружения в ксилол срезы регидрировали проводкой по спиртам в убывающей концентрации в течение 15 мин. Восстановление антигенной активности осуществляли методом теплового демаскирования в 0,01 М цитратном буфере в миниавтоклаве EnVision/HRP (Dako Cytomation, Дания). Блокирование эндогенной пероксидазной активности выполняли с помощью 3% перекиси водорода в течение 10 мин. В работе были использованы моноклональные мышиные антитела к белку Ki-67 (1:200, Diagnostic Biosystems, Испания).
Микроскопическое исследование проводили с использованием светового микроскопа Axioskop 40 (Carl Zeiss, Германия); окуляр — ×10, объективы — ×5, ×10, ×20, ×40, ×100. На первом этапе выявляли локусы с наибольшим числом «положительных» клеток. Положительными считали клетки, окраска ядер которых не вызывала сомнений. Индекс Ki-67 определяли как отношение количества клеток с интенсивной ядерной реакцией к общему числу клеток (не менее 300 клеток). Если индекс Ki-67 был меньше или равен 25%, эта ситуация расценивалась как 1 балл, от 26 до 50% — как 2 балла, от 51 до 75% — как 3 балла и от 76 до 100% — как 4 балла [13].
Статистическая обработка результатов проведена с помощью программы Statistica 10.0 (StatSoft, США). Количественные показатели представлены в виде средней и ошибки средней. Различие долей анализировали с помощью критерия согласия Пирсона c2 и критерия Фишера. Различие средних оценивали с помощью непараметрического критерия Манна–Уитни.
Результаты
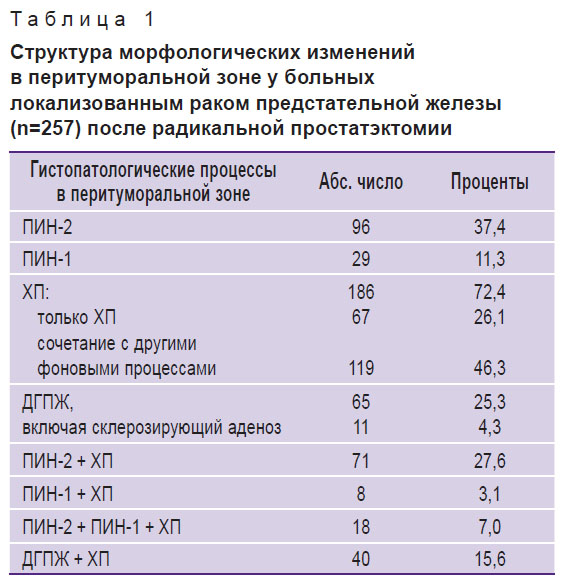
Отсутствие гистологических изменений в перитуморальной зоне у больных локализованным РПЖ установлено у 52 из 309 пациентов (16,8%). У 257 (83,2%) наблюдались сочетанные с аденокарциномой гистопатологические процессы, структура которых представлена в табл. 1.
|
Таблица 1. Структура морфологических изменений в перитуморальной зоне у больных локализованным раком предстательной железы (n=257) после радикальной простатэктомии |
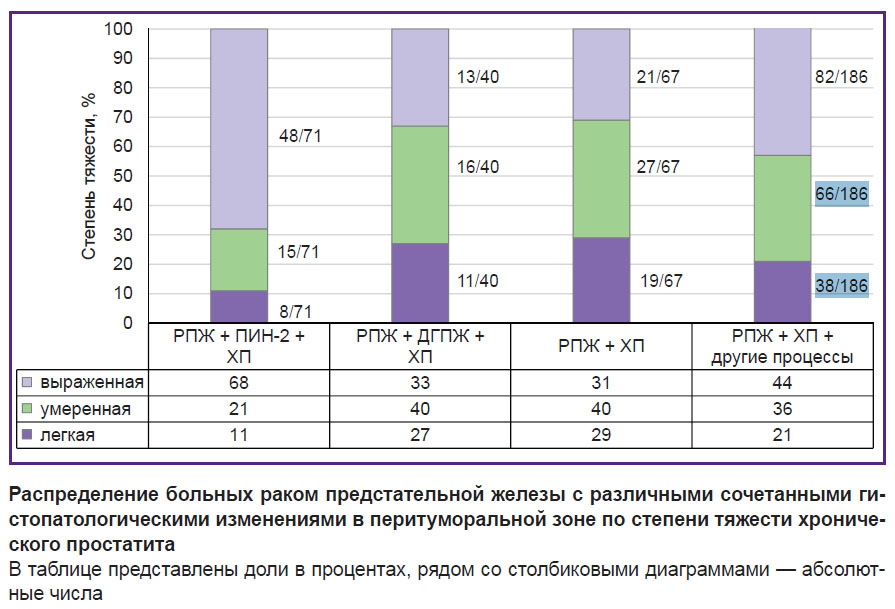
Хронические воспалительные изменения в перифокальной зоне с наличием скопления лимфоцитов, плазматических клеток и макрофагов в строме, появлением реактивной атипии ядер встречались чаще других патологических процессов (у 186 из 257; 72,4%). Доля выраженной степени тяжести ХП возрастала в ряду РПЖ < РПЖ + ДГПЖ < РПЖ + ПИН-2; доля умеренной по степени тяжести ХП — в ряду РПЖ + ПИН-2 < РПЖ + ДГПЖ = РПЖ; доля ХП легкой степени тяжести повышалась в ряду РПЖ + ПИН-2 < РПЖ < РПЖ (см. рисунок). Таким образом, наиболее выраженные хронические воспалительные изменения в перифокальной зоне наблюдались при одновременном выявлении аденокарциномы простаты и ПИН-2.
Второе место по частоте встречаемости в перитуморальной зоне занимала ПИН-2 — в 96 образцах из 257 (37,4%). Причем в 27,6% случаев (71 из 257) у больных локализованным РПЖ ПИН-2 выявлялась на фоне хронических воспалительных изменений в предстательной железе (см. табл. 1). В 25,3% случаев (65 из 257) отмечалось сочетанное протекание доброкачественных гиперпластических процессов. Причем в 11 случаях из 65 (17%) ДГПЖ была представлена склерозирующим аденозом. Микроскопически склерозирующий аденоз выглядел как очаг пролиферации мелких, тесно прилегающих друг к другу желез, окруженных выраженным веретеноклеточным стромальным компонентом. Цитоплазма железистых клеток — скудная, ацидофильная, ядра клеток — маленькие, моноформные, с умеренной окраской, без клеточного полиморфизма. Характерно постоянное присутствие базально-клеточного слоя клеток вокруг всех желез. Из непостоянно встречающихся признаков отмечались амилоидные тельца, кристаллоиды, редко — фигуры митоза, солидные очаги.
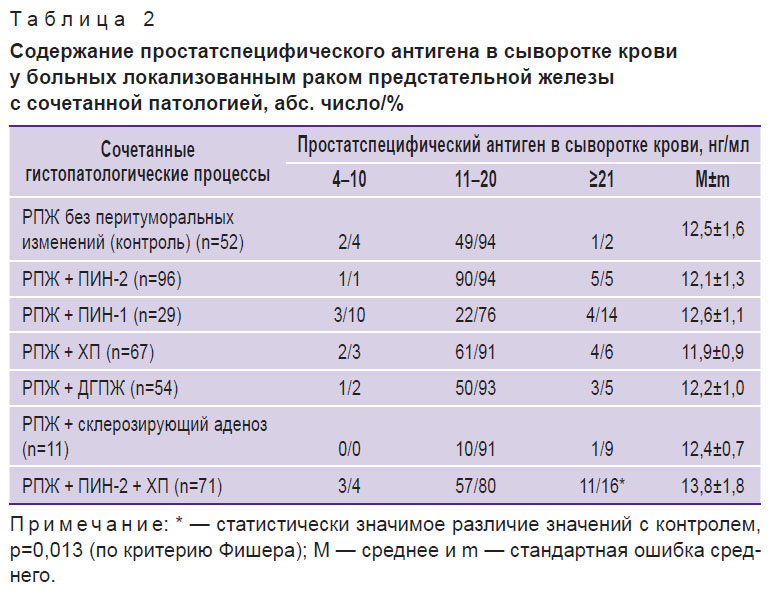
У больных локализованным РПЖ наличие сочетанной патологии в перифокальной зоне не приводило к статистически значимому изменению средних значений ПСА в сыворотке крови, что потребовало использовать более подробный частотный анализ и сравнение долей (табл. 2).
|
Таблица 2. Содержание простатспецифического антигена в сыворотке крови у больных локализованным раком предстательной железы с сочетанной патологией, абс. число/% |
При частотном анализе установлено, что число больных с концентрацией ПСА в сыворотке крови более 21 нг/мл выше при сочетании РПЖ с ПИН-2 и ХП в перифокальной области по сравнению с изолированной аденокарциномой (16 против 2% при р=0,013).
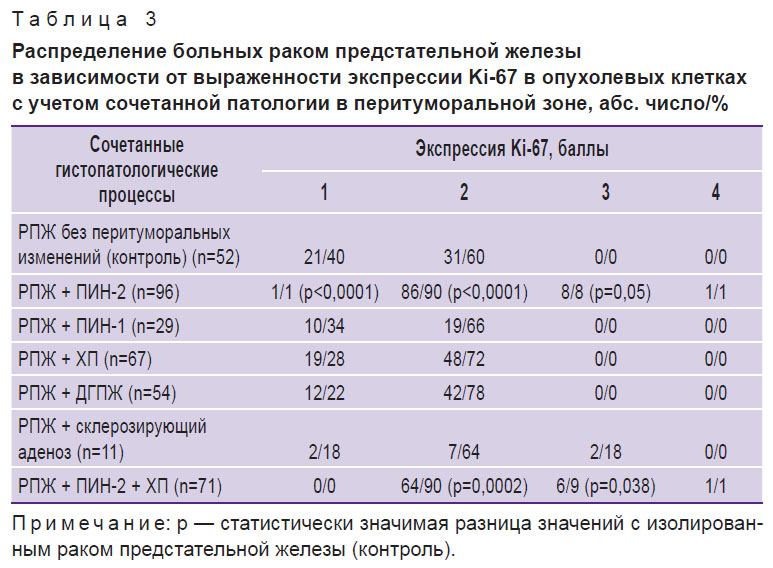
Для оценки пролиферативной активности опухолевых клеток, в том числе и при РПЖ, традиционно используют иммуногистохимические исследования с антителами к Ki-67 [13]. Ki-67 относится к регуляторным белкам, его экспрессия совпадает со вступлением клетки в митоз. Для наибольшего числа больных с локализованным РПЖ вне зависимости от сочетанной патологии в перитуморальной зоне экспрессия Ki-67 характеризовалась 2 баллами (26–50% окрашенных клеток) (табл. 3).
|
Таблица 3. Распределение больных раком предстательной железы в зависимости от выраженности экспрессии Ki-67 в опухолевых клетках с учетом сочетанной патологии в перитуморальной зоне, абс. число/% |
Однако только при сочетании аденокарциномы и ПИН-2 число клеток с экспрессией Ki-67 превышало 50% и характеризовалось 3 (8%) и 4 (1%) баллами. По сравнению с контролем, когда изменения в перифокальной зоне отсутствовали, у пациентов с сочетанием РПЖ + ПИН-2 оценка 1 балл при окраске на Ki-67 встречалась реже (p<0,0001), 2 балла — чаще (p<0,0001), в 9% случаев образцы были оценены 3–4 баллами. При сочетании РПЖ + ПИН-2 + ХП количество опухолевых клеток, экспрессирующих Ki-67, превышало 50% (3–4 балла) уже в 10% случаев. Следовательно, пролиферативная активность опухолевых клеток при одновременном протекании РПЖ и ПИН-2 была повышенной.
Средний балл полуколичественного параметра экспрессии Ki-67 в опухолевых клетках был статистически значимо выше (p<0,05) при сочетании РПЖ и ПИН-2 (2,09±0,04 балла), РПЖ + ПИН-2 + ХП (2,11±0,04 балла) по сравнению с изолированным РПЖ (1,60±0,07 баллов), с РПЖ + ПИН-1 (1,66±0,09 балла), РПЖ + ХП (1,72±0,06 балла), РПЖ + ДГПЖ (1,78±0,06 балла) (табл. 4).
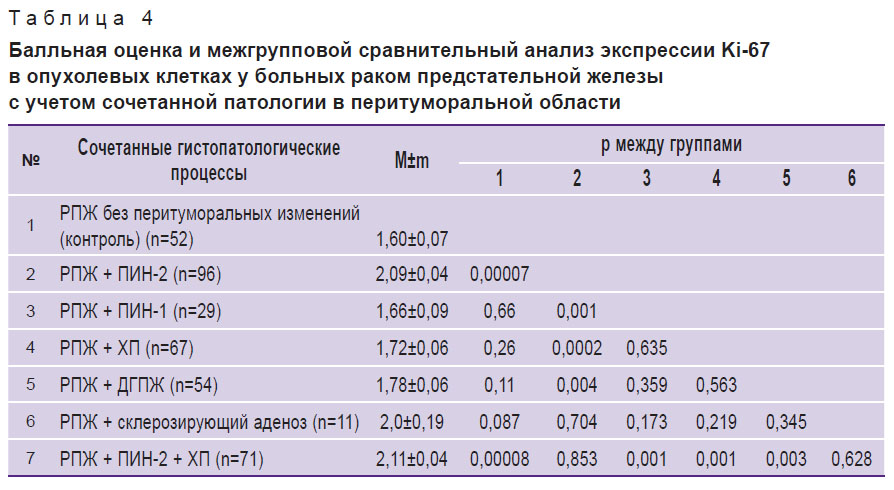
|
Таблица 4. Балльная оценка и межгрупповой сравнительный анализ экспрессии Ki-67 в опухолевых клетках у больных раком предстательной железы с учетом сочетанной патологии в перитуморальной области |
Сходной по величине оказалась оценка экспрессии Ki-67 у больных с РПЖ + ПИН-2 и РПЖ + склерозирующий аденоз.
Итак, пролиферативная активность опухолевых клеток у больных РПЖ повышается при сочетанном протекании в перитуморальной зоне диспластических процессов и разрастании стромальных компонентов в предстательной железе, что может сказаться в последующем на сроках рецидивирования злокачественного образования.
Обсуждение
В работе проведено гистоморфологическое исследование патологических процессов, протекающих в перифокальной зоне одновременно с аденокарциномой предстательной железы. Выяснилось, что в участках, не пораженных опухолью, чаще встречались признаки ХП (72,4%), ПИН-2 (37,4%) и их сочетания (27,6%). В работах других авторов при гистологическом исследовании операционных биоптатов предстательной железы у пациентов с верифицированным РПЖ указывалось на сочетание аденокарциномы и ПИН в 40–73% [4, 5], РПЖ и ХП — в 86,2% [14]. Безусловно, факт выявления одновременно протекающей патологии не являлся основной целью. Главное, необходимо знать последствия такой ассоциации для течения основного заболевания. Научные работы в этом направлении отсутствуют, рассматривается лишь последовательная связь между фоновыми патологическими процессами в железе и РПЖ в проспективном отношении [15]. Так, в предстательной железе хроническое воспаление ассоциировано с фиброзом стромы, на фоне которого развивается пролиферативная воспалительная атрофия — предшественник ПИН и РПЖ [16].
В настоящее время в литературе встречаются доказательства того, что очаги пролиферативной воспалительной атрофии обладают более высокой пролиферативной активностью, повышенной экспрессией маркера пролиферации Ki-67 по сравнению с эпителием, окружающим опухоль, и нормальным эпителием [17]. Поэтому считается, что такая атрофия — вариант регенерации, а сами очаги могут называться «регенераторными». По уровню пролиферации они сопоставимы с фенотипом ПИН [18].
В нашей работе при оценке экспрессии Ki-67 установлено, что наличие ПИН-2, а также ПИН-2 с ХП в перитуморальной зоне сочетается с повышением пролиферативной активности клеток аденокарциномы. Склерозирующий аденоз относится к нетипичному варианту ДГПЖ. Частота этой патологии при резецировании предстательной железы по поводу ДГПЖ составляет 2% [18]. В нашем исследовании склерозирующий аденоз встречался в 4,3% случаев (11 из 257), а среди всех случаев ДГПЖ — в 17% (11 из 65). Сочетание склерозирующего аденоза и РПЖ сопровождалось тенденцией к повышению пролиферативной активности клеток аденокарциномы по сравнению с контрольной группой, хотя тенденция не достигла статистической значимости (p=0,087). Малое число случаев одновременно присутствующих РПЖ и склерозирующего аденоза в перитуморальной зоне требует накопления информации в этом направлении для дополнительного изучения связи между признаками.
Заключение
У больных раком предстательной железы целесообразно проводить гистологическое исследование как операционных опухолевых биоптатов, так и перифокальных зон, поскольку выявленная зависимость гистологических изменений перитуморальной зоны и пролиферативной активности опухолевых клеток служит предиктором прогрессии онкологического заболевания.
Финансирование исследования. Исследование не финансировалось никакими источниками.
Конфликт интересов. У авторов нет конфликта интересов.
Литература
- Состояние онкологической помощи населению России в 2016 году. Под ред. Каприна А.Д., Старинского В.В., Петровой Г.В. М: МНИОИ им. П.А. Герцена; 2017; 236 с.
- Состояние онкологической помощи населению России в 2015 году. Под ред. Каприна А.Д., Старинского В.В., Петровой Г.В. М: МНИОИ им. П.А. Герцена; 2016; 236 с.
- Ложкин Е.А., Суханов С.А., Кирьянов Н.А. Новые критерии морфологической оценки прогноза рака предстательной железы. Уральский медицинский журнал 2017; 4(148): 70–72.
- McNeal J.E. Origin and development of carcinoma in the prostate. Cancer 1969; 23(1): 24–34, https://doi.org/10.1002/1097-0142(196901)23:124::aid-cncr28202301033.0.co;2-1.
- Bostwick D.G. Progression of prostatic intraepitelial neoplasia to early invasive adenocarcinoma. Eur Urol 1996; 30(2): 145–152, https://doi.org/10.1159/000474164.
- Аллина Д.О., Андреева Ю.Ю., Завалишина Л.Э., Кекеева Т.В., Франк Г.А. Простатическая интраэпителиальная неоплазия высокой степени: современное состояние проблемы. Архив патологии 2015; 77(1): 69–74.
- Горбунова Е.Н., Давыдова Д.А., Крупин В.Н. Хроническое воспаление и фиброз как факторы риска простатических интраэпителиальных неоплазий и рака предстательной железы. Современные технологии в медицине 2011; 1: 79–83.
- Iijima J., Konno R., Itano N. Inflammatory alterations of the extracellular matrix in the tumor microenvironment. Cancers 2011; 3(3): 3189–3205, https://doi.org/10.3390/cancers3033189.
- Allen M., Jones L.J. Jekyll and Hyde: the role of the microenvironment on the progression of cancer. J Pathol 2011: 223(2): 162–176, https://doi.org/10.1002/path.2803.
- Dennis L.K., Lynch C.F., Torner J.C. Epidemiologic association between prostatitis and prostate cancer. Urology 2002; 60(1): 78–83, https://doi.org/10.1016/s0090-4295(02)01637-0.
- Corn P.G. The tumor microenvironment in prostate cancer: elucidating molecular pathways for therapy development. Cancer Manag Res 2012; 4: 183–193, https://doi.org/10.2147/cmar.s32839.
- Nickel J.C., True L.D., Krieger J.N., Berger R.E., Boag A.H., Young I.D. Consensus development of a histopathological classification system for chronic prostatic inflammation. BJU Int 2001; 87(9): 797–805, https://doi.org/10.1046/j.1464-410x.2001.02193.x.
- Ковылина М.В., Прилепская Е.А., Сергейко И.П., Моисеенко Т.Н., Колонтарев К.Б., Говоров А.В., Пушкарь Д.Ю. Прогностическое значение иммуногистохимических маркеров Ki-67 и р53 после радикальной простатэктомии. Онкоурология 2014; 1: 49–52.
- Platz E.A., Kulac I., Barber J.R., Drake C.G., Joshu C.E., Nelson W.G., Lucia M.S., Klein E.A., Lippman S.M., Parnes H.L., Thompson I.M., Goodman P.J., Tangen C.M., De Marzo A.M. A prospective study of chronic inflammation in benign prostate tissue and risk of prostate cancer: linked PCPT and SELECT cohorts. Cancer Epidemiol Biomarkers Prev 2017; 26(10): 1549–1557, https://doi.org/10.1158/1055-9965.epi-17-0503.
- Davidsson S., Fiorentino M., Andrén O., Fang F., Mucci A., Varenhorst E., Fall K., Rider J.R. Inflammation, focal atrophic lesions, and prostatic intraepithelial neoplasia with respect to risk of lethal prostate cancer. Cancer Epidemiol Biomarkers Prev 2011; 20(10): 2280–2287, https://doi.org/10.1158/1055-9965.epi-11-0373.
- Leone A., Gershman B., Rotker K., Butler C., Fantasia J., Miller A., Afiadata A., Amin A., Zhou A., Jiang Z., Sebo T., Mega A., Schiff S., Pareek G., Golijanin D., Yates J., Karnes R.J., Renzulli J. Atypical small acinar proliferation (ASAP): is a repeat biopsy necessary ASAP? A multi-institutional review. Prostate Cancer Prostatic Dis 2016; 19(1): 68–71, https://doi.org/10.1038/pcan.2015.52.
- Davidsson S., Carlsson J. Prostate cancer and inflammation: the role of miRNAs. EMJ Oncol 2013; 1: 56–60.
- Kuroda N., Katto K., Ohtsuki Y., Hes O., Michal M., Inoue K., Ohara M., Mizuno K., Lee G.H. Hybrid sclerosing adenosis and basal cell hyperplasia of the prostate. Med Mol Morphol 2010; 43(4): 226–230, https://doi.org/10.1007/s00795-009-0449-8.