Технология оценки объема послеродовой кровопотери
Цель исследования — разработать технологию определения объема послеродовой кровопотери на основе 3D-моделирования результатов УЗИ послеродовой матки и гравиметрического метода исследования.
Материалы и методы. На базе перинатального центра Краевой клинической больницы (Чита) и Республиканской клинической больницы им. Г.Г. Куватова (Уфа) проведен проспективный анализ 40 историй родов за 2018–2019 гг. Было сформировано две группы: 1-я группа — 30 пациенток с физиологической кровопотерей в послеродовом периоде; 2-я группа — 10 пациенток с ранним гипотоническим кровотечением.
Объем кровопотери в исследуемых группах определяли тремя способами: визуальным методом; гравиметрическим методом; путем комплексного использования гравиметрического метода и 3D-моделирования результатов УЗИ послеродовой матки. Эхографическое исследование матки в раннем послеродовом периоде выполняли на портативном ультразвуковом сканирующем устройстве высокого класса MySono U6 (Samsung Medison, Корея). С помощью локальных систем изменения положений точек, линий и полигонов примитивам программы Autodesk 3ds Max была задана форма полости послеродовой матки, изменяющаяся динамически в зависимости от введенных параметров УЗИ.
Результаты. В 1-й группе объем послеродовой кровопотери оценен визуальным методом в 275,0 (267,2; 282,8) мл, гравиметрическим методом — в 375,0 (364,5; 388,2) мл, путем комплексного использования гравиметрического метода и 3D-моделирования результатов УЗИ послеродовой матки — в 420,0 (412,5; 435,4) мл. Во 2-й группе объем послеродовой кровопотери оценен визуальным методом в 725,0 (716,8; 773,2) мл, гравиметрическим методом — в 1010,0 (1006,2; 1085,7) мл, путем комплексного использования гравиметрического метода и 3D-моделирования полости матки — в 1240,0 (1195,4; 1286,6) мл.
Заключение. Предлагаемая технология позволяет с минимальной погрешностью определить объем послеродовой кровопотери, что дает возможность снизить частоту массивных послеродовых кровотечений и оптимизировать тактику ведения пациенток групп среднего и высокого риска.
Введение
Акушерские кровотечения входят в первую пятерку причин материнской смертности. В мире ежегодно умирает более 50 000 женщин вследствие патологической кровопотери, что составляет около 20% от общей материнской летальности. В Российской Федерации акушерские кровотечения занимают первое место среди причин смертности в послеродовой период [1, 2]. Выраженность клинической картины зависит от скорости и длительности кровотечения, а также от исходного состояния женщины. Массивное кровотечение всегда сопровождается развитием геморрагического шока и коагулопатии потребления, что, безусловно, характеризуется яркой клинической картиной. Между тем основная доля материнских смертей является результатом не быстрых и массивных кровопотерь, а неэффективного лечения волнообразно текущего длительного кровотечения низкой интенсивности, при котором врач логически откладывает принятие стратегически важных решений [1]. Поэтому при ведении данной категории пациенток особое внимание следует уделять правильной оценке количества теряемой крови. Определение объема и степени тяжести кровопотери в настоящее время проводится путем визуальной оценки объема, гравиметрическим методом, а также на основании клинической интерпретации симптомов гиповолемии [2]. Визуальный метод недостоверен в среднем на 30% ввиду своей субъективности. Ошибка визуального метода увеличивается по мере возрастания объема кровотечения [2–4]. Гравиметрический метод представляет собой прямой сбор потерянной крови в градуированные емкости и взвешивание пропитанных кровью салфеток. Однако точность оценки объема кровопотери с помощью гравиметрического метода не превышает 90% [2]. Ведение физиологических родов не предполагает оценку объема сгустков крови в полости матки в раннем послеродовом периоде, что зачастую приводит к запоздалой диагностике степени кровопотери [5]. Вследствие этого актуальным представляется динамическая оценка объема полости матки наряду с определением объема наружной кровопотери гравиметрическим методом (мешок–коллектор). В качестве источника диагностической информации нами избран метод УЗИ, что связано с исключительной диагностической ценностью, мобильностью и безопасностью современных аппаратов для этого исследования [6].
Цель исследования — разработать технологию определения объема послеродовой кровопотери на основе 3D-моделирования результатов УЗИ послеродовой матки и гравиметрического метода исследования.
Материалы и методы
На базе перинатального центра Краевой клинической больницы (Чита) и Республиканской клинической больницы им. Г.Г. Куватова (Уфа) проведен проспективный анализ 40 историй родов за 2018–2019 гг. Было выделено две исследуемые группы: 1-я — 30 пациенток с физиологической кровопотерей в послеродовом периоде; 2-я — 10 пациенток с ранним гипотоническим кровотечением. Критериями исключения служили травмы родовых путей, сопровождающиеся обильным кровотечением, задержка плацентарной ткани, а также первичные нарушения свертываемости крови.
При исследовании пациенток с целью выявления факторов, способствовавших развитию гипотонического кровотечения, проводили изучение анамнеза, включая сведения о его особенностях: паритете родов, экстрагенитальных и гинекологических заболеваниях, менструальной и детородной функциях. Группы были сопоставимы по возрасту, соматической патологии и паритету родов. Всем женщинам проводили общее и специальное акушерское исследование в соответствии с клиническими рекомендациями, утвержденными Министерством здравоохранения Российской Федерации [2].
Оценку объема кровопотери осуществляли тремя методами: визуальным, гравиметрическим, а также комплексным использованием гравиметрического метода и 3D-моделирования результатов УЗИ послеродовой матки. При развитии послеродового кровотечения в качестве контрольного метода («золотого стандарта») оценки объема кровопотери применяли динамическое взвешивание крови, истекающей в цилиндрическую емкость, и салфеток, пропитанных кровью.
Работа проведена в соответствии с требованиями Хельсинкской декларации Всемирной медицинской ассоциации (2013) и одобрена этическим комитетом Башкирского государственного медицинского университета. Перед проведением исследований от всех пациенток получено информированное добровольное согласие.
Первым этапом работы явилось определение формулы объема полости послеродовой матки.
Объем полостных органов (V, см3) в ультразвуковой практике определяют по формуле: V=ABC·0,523, где A — длина органа, см; B — толщина органа, см; C — ширина органа, см [7, 8].
Так как полость матки представляет собой фигуру неправильной геометрической формы (в частности, при деформации полости матки миоматозным узлом), целесообразно определение площади сечений полости [9, 10].
Площадь сечения фигуры эллипсоидной формы имеет вид S=ab , где a — первая (большая) полуось; b — вторая (средняя) полуось. Площадь фигуры эллипсоидной формы определяется следующим образом: S=AB
, где a — первая (большая) полуось; b — вторая (средняя) полуось. Площадь фигуры эллипсоидной формы определяется следующим образом: S=AB /4, где A — первая (большая) ось (длина органа); B — вторая (средняя) ось (толщина органа).
/4, где A — первая (большая) ось (длина органа); B — вторая (средняя) ось (толщина органа).
Тогда длина фигуры эллипсоидной формы равна A=4S1/B , где S1 — площадь продольного сечения фигуры; ширина фигуры эллипсоидной формы — С=4S2/B
, где S1 — площадь продольного сечения фигуры; ширина фигуры эллипсоидной формы — С=4S2/B , где S2 — площадь перекрестного сечения фигуры.
, где S2 — площадь перекрестного сечения фигуры.
Таким образом, объем полости эллипсоидной формы можно рассчитать по формуле V=(4S1/B ) (4S2/B
) (4S2/B )B·0,523=0,8487S1S2/B.
)B·0,523=0,8487S1S2/B.
Следовательно, объем полости послеродовой матки следует определять по формуле V=0,8487S1S2/B, где S1 — площадь максимального продольного сечения полости, см2; S2 — площадь перекрестного сечения полости, см2; B — максимальный переднезадний размер полости послеродовой матки, см.
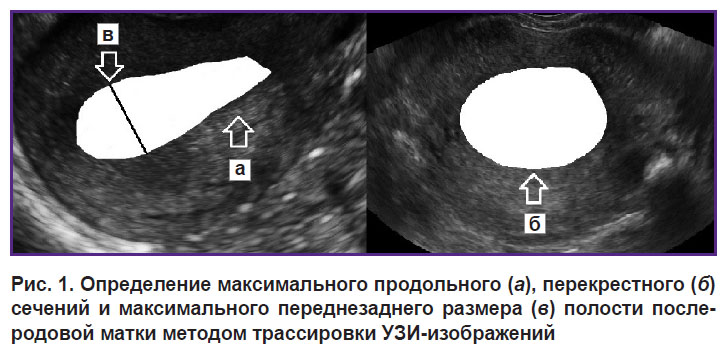
Эхографическое исследование матки в раннем послеродовом периоде выполняли при помощи портативного ультразвукового сканирующего устройства высокого класса MySono U6 (Samsung Medison, Корея) трансабдоминальным доступом с частотой конвексного датчика 3,5–5,0 МГц. Измерение проводили в положении лежа на спине. Трансабдоминальный датчик в сагиттальной позиции устанавливали в параумбиликальную область для визуализации дна матки. После чего, перемещая датчик в «поисковом режиме», получали изображение продольного сечения полости матки максимально возможного размера, включали «стоп-кадр», методом трассировки определяли площадь максимального продольного сечения полости и измеряли максимальный переднезадний размер полости послеродовой матки (рис. 1, а, б). Затем в данной точке визуализации поворачивали датчик на 90° для получения перекрестного сечения полости послеродовой матки, которое определяли также методом трассировки (рис. 1, в).
|
Рис. 1. Определение максимального продольного (а), перекрестного (б) сечений и максимального переднезаднего размера (в) полости послеродовой матки методом трассировки УЗИ-изображений |
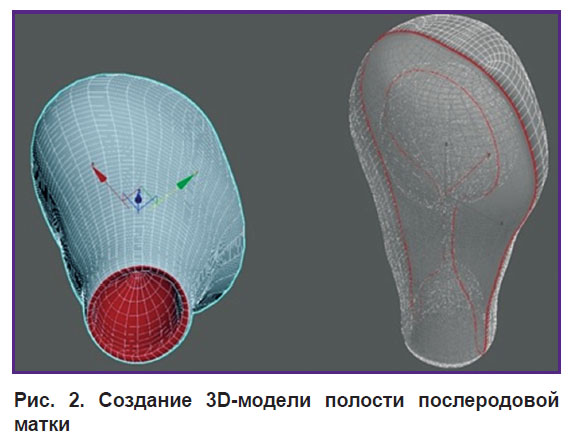
Второй этап исследования заключался в создании 3D-модели полости послеродовой матки, основанной на данных УЗИ [10]. С помощью локальных систем изменения положений точек, линий и полигонов примитивам программы Autodesk 3ds Max [11] была задана форма полости послеродовой матки (рис. 2).
|
Рис. 2. Создание 3D-модели полости послеродовой матки |
Модель представлена виртуальной оболочкой, изменяющейся динамически в зависимости от введенных значений УЗИ. На основе полученных данных написан программный код с помощью системы визуального скриптинга Unreal Engine 4 Blueprint на основе С++. При запуске программы открывается диалоговое окно, в котором имеются строки для ввода данных ультразвукового исследования: длины (А), ширины (С), максимального переднезаднего размера (B), площади максимального продольного (S1) и перекрестного (S2) сечений полости послеродовой матки (рис. 3).

|
Рис. 3. Вид рабочих окон разработанной программы и 3D-модели послеродовой матки сверху |
Набор действий создается автоматически в специальном режиме работы пользовательского окна. Результатом является визуальное отображение объема полости послеродовой матки (V) и оценка степени тяжести общей кровопотери в виде цветового сигнала (100–1000 мл — зеленый, 1000–1500 мл — желтый, 1500–2000 мл — синий, 2000–3000 мл — красный).
Окно ввода и окно проекции взаимодействуют между собой посредством привязки переменных окна ввода к полигональным участкам модели [12].
Разработанное нами программное приложение позволяет рассчитать истинный объем послеродовой кровопотери на основании построения 3D-модели полости матки и оценки объема наружной кровопотери гравиметрическим методом и, следовательно, оптимизировать тактику ведения пациенток, предупредить развитие критических состояний.
Статистическая обработка данных. Статистическую обработку результатов осуществляли с помощью пакета программ IBM SPSS Statistics v. 25.0. Учитывая численность исследуемых групп (менее 50), оценку нормальности распределения признаков проводили с помощью критерия Шапиро–Уилка. Результаты применения критерия Шапиро–Уилка свидетельствуют о том, что нулевую гипотезу об отсутствии различий между распределением в каждой из групп и нормальным распределением можно отвергнуть (p<0,05), следовательно, данные в обеих группах не подчиняются закону нормального распределения. Учитывая распределение признаков, отличное от нормального, полученные данные представлены в виде медианы, первого и третьего квартилей: Me [Q1; Q3]. Для сравнения двух независимых групп по одному количественному признаку применяли критерий Манна–Уитни (U). Ранговый анализ вариаций по Краскелу–Уоллису (H) использовали для сравнения методов оценки объема послеродовой кровопотери. Затем, при наличии статистически значимых различий, проводили попарное сравнение с помощью критерия Манна–Уитни с поправкой Бонферрони. Во всех случаях р<0,05 считали статистически значимым [13].
Результаты и обсуждение
Средняя масса плодов при рождении в 1-й группе составила 3285,0 (3186,8; 3346,5) г; во 2-й группе — 3530 (3364,2; 3641,9) г (U=97,5; p=0,1). Отсутствие достоверных различий между исследуемыми группами, вероятно, связано с малой выборкой. Изучение частоты осложнений интранатального периода также не имеет смысла по той же причине.
В 1-й группе объем послеродовой кровопотери оценен визуальным методом в 275,0 (267,2; 282,8) мл; гравиметрическим методом — в 375,0 (364,5; 388,2) мл; путем комплексного использования гравиметрического метода и 3D-моделирования результатов УЗИ послеродовой матки — в 420,0 (412,5; 435,4) мл (H=57,55; df=2; p<0,001). Безусловно, наиболее объективным в данном случае является третий подход, так как позволяет оценить не только объем наружной кровопотери, но и объем крови, депонированной в полости матки. Визуальный метод недооценивает объем общей кровопотери в 1-й группе на 145,0 (136,3; 152,6) мл (U=6,0; p<0,001); гравиметрический метод — на 45,0 (44,0; 47,2) мл (U=6,0; p<0,001). Определить объем депонированной крови метрическим путем не представлялось возможным ввиду отсутствия показаний для ручного обследования полости матки.
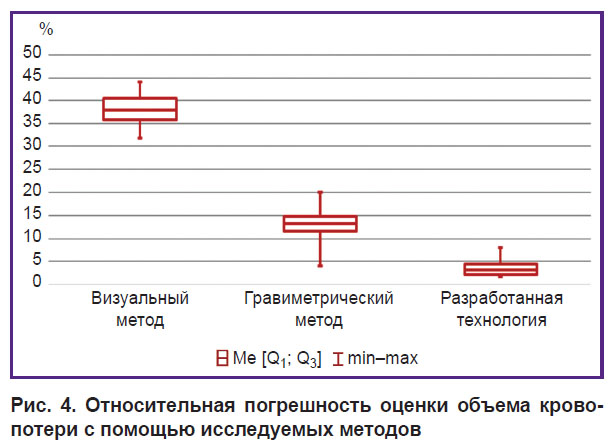
Во 2-й группе объем послеродовой кровопотери оценен визуальным методом в 725,0 (716,8; 773,2) мл; гравиметрическим методом — в 1010,0 (1006,2; 1085,7) мл; путем комплексного использования гравиметрического метода и 3D-моделирования результатов УЗИ послеродовой матки — в 1240,0 (1195,4; 1286,6) мл; контрольным методом — в 1200,0 (1159,6; 1242,4) мл (H=28,64; df=3; p<0,001). При развитии послеродового кровотечения визуальный метод недооценивает объем кровопотери на 465,0 (430,6; 481,4) мл (U=0,0; p<0,001); гравиметрический метод — на 150,0 (133,5; 176,5) мл (U=14,0; p=0,005). Между тем предлагаемая технология переоценивает истинный объем кровопотери на 40,0 (27,7; 52,3) мл, что не является статистически значимым (U=39,0; p=0,44). Следовательно, комплексное использование гравиметрического метода и 3D-моделирования результатов УЗИ послеродовой матки позволяет с минимальной погрешностью определить истинный объем послеродовой кровопотери. Переоценка объема кровопотери, вероятно, связана с рыхлостью сгустков крови, депонированных в полости послеродовой матки. Оценка абсолютной погрешности изучаемых методов исследования не позволяет наглядно продемонстрировать статистическую значимость различий в исследуемых группах. Поэтому решено определить значение относительной погрешности используемых методов как отношение абсолютной погрешности метода к объему истинной кровопотери, полученной контрольным методом (рис. 4).
|
Рис. 4. Относительная погрешность оценки объема кровопотери с помощью исследуемых методов |
Относительная погрешность визуального метода превышает погрешность гравиметрического метода практически в 3 раза (U=0,0; p<0,001), а погрешность разработанной технологии — в 10 раз (U=0,0; p<0,001). Между тем методика 3D-моделирования полости послеродовой матки позволяет статистически значимо снизить относительную погрешность гравиметрического метода в 3,5 раза (U=4,0; p<0,001).
Полученные результаты показывают высокую эффективность предлагаемой технологии оценки объема кровопотери. Ее рекомендуется использовать при наличии угрозы развития раннего послеродового кровотечения (группы женщин среднего и высокого риска) [2].
Заключение
3D-моделирование результатов УЗИ матки в раннем послеродовом периоде и гравиметрический метод оценки объема наружной кровопотери позволяют с минимальной погрешностью определить объем послеродовой кровопотери. Предлагаемая технология дает возможность снизить частоту массивных послеродовых кровотечений и оптимизировать тактику ведения пациенток.
Финансирование исследования. Работа выполнена за счет собственных средств авторов.
Конфликт интересов. Возможный конфликт интересов отсутствует.
Литература
- Радзинский В.Е., Фукс А.М. Акушерство. М: ГЭОТАР-Медиа; 2016.
- Профилактика, алгоритм ведения, анестезия и интенсивная терапия при послеродовых кровотечениях. Клинические рекомендации. Утв. Министерством здравоохранения Российской Федерации 26 марта 2019 г. М; 2019.
- Mavrides E., Allard S., Chandraharan E., Collins P., Green L., Hunt B., Riris S., Thompson A. Prevention and management of postpartum haemorrhage. BJOG An Int J Obstet Gynaecol 2017; 124(5): 106–149, https://doi.org/10.1111/1471-0528.14178.
- Lilley G., Burkett-St-Laurent D., Precious E., Brunseels D., Kaye A., Sanders J., Alikhan R., Collins P.W., Hall J.E., Collis R.E. Measurement of blood loss during postpartum haemorrhage. Int J Obstet Anesth 2015; 24(1): 8–14, https://doi.org/10.1016/j.ijoa.2014.07.009.
- Оказание медицинской помощи при одноплодных родах в затылочном предлежании (без осложнений) и в послеродовом периоде. Клинические рекомендации. Утв. Министерством здравоохранения Российской Федерации 6 мая 2014 г. М; 2014.
- Эберхард М. Ультразвуковая диагностика в акушерстве и гинекологии. Т. 1. Акушерство. М: МЕДпресс-информ; 2016.
- Смит Н.Ч., Смит Э.П.М. Ультразвуковая диагностика в акушерстве и гинекологии понятным языком. М: Практическая медицина; 2014.
- Змитрович О.А. Ультразвуковая диагностика в цифрах. СПб: СпецЛит; 2014.
- Колесов В.В. Математика для медицинских вузов. М: Феникс; 2015.
- Ремизов А.Н. Медицинская и биологическая физика. М: ГЭОТАР-Медиа; 2012.
- Коллектив Autodesk. Официальный курс обучения пакету 3DS MAX. М: НТ Пресс; 2007.
- Зиганшин А.М., Мудров В.А., Ляпунов А.К. Трехмерная моделируемая система оценки объема раннего гипотонического кровотечения. А.с. 2019617805 РФ. 2019.
- Lang T.A., Altman D.G. Basic statistical reporting for articles published in biomedical journals: the “statistical analyses and methods in the published literature” or the SAMPL guidelines. Int J Nurs Stud 2014; 52(1): 5–9, https://doi.org/10.1016/j.ijnurstu.2014.09.006.










