Биосовместимость и костная интеграция титановых имплантатов различной пористости с кальций-фосфатным покрытием и без покрытия
Цель исследования — изучить влияние размера пор и наличия биологически активного кальций-фосфатного покрытия в пористых титановых имплантатах, изготовленных методом 3D-печати, на процесс интеграции с костной тканью.
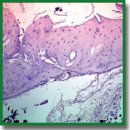
Материалы и методы. Образцы имплантатов цилиндрической формы с тремя различными диаметрами пор (100, 200 и 400 мкм) получали на 3D-принтере Arcam (Швеция) по технологии электронно-лучевой плавки из титанового порошка. Кальций-фосфатное покрытие толщиной 20±4 мкм наносили на часть изделий методом микродугового оксидирования. Цитотоксичность имплантатов определяли in vitro на культурах дермальных фибробластов человека. In vivo образцы имплантировали в бедренную кость 36 кроликам. Животные были разделены на 6 групп в соответствии с образцами костных имплантатов. Изготовленные образцы и периимплантатные ткани изучали на 90-е и 180-е сутки после имплантации с использованием электронно-сканирующей микроскопии и гистологических методов исследования.
Результаты. Установлено, что все исследуемые образцы не токсичны и хорошо биосовместимы с костной тканью. У имплантатов с диаметром пор 100 и 200 мкм с наличием или отсутствием покрытия различий в гистологической структуре, интенсивности васкуляризации на ранних сроках и костеобразования на поздних сроках не выявлено. Образцы с диаметром пор 100 и 200 мкм легко извлекались из костной ткани, глубина прорастания кости в поры имплантата была ниже, чем у образцов с диаметром пор 400 мкм (p<0,001). При диаметре пор 400 мкм отмечено различие между образцами с покрытием и без него, которое выражалось в более интенсивной остеоинтеграции в пользу образцов с кальций-фосфатным покрытием (p<0,05).
Заключение. Оптимальными поверхностными характеристиками материала для замещения костных дефектов являются диаметр пор 400 мкм и наличие кальций-фосфатного покрытия.
- Eltorai A.E.M., Nguyen E., Daniels A.H. Three-dimensional printing in orthopedic surgery. Orthopedics 2015; 38(11): 684–687, https://doi.org/10.3928/01477447-20151016-05.
- Розенберг О.А., Шейкин С.Е., Сохань С.В. Перспективы применения технически чистого титана для имплантатов костной хирургии. НМТ 2010; (2): 50–54.
- Bondarenko S., Dedukh N., Filipenko V., Akonjom M., Badnaoui A.A., Schwarzkopf R. Comparative analysis of osseointegration in various types of acetabular implant materials. Hip Int 2018; 28(6): 622–628, https://doi.org/10.1177/1120700018759314.
- Корыткин А.А., Захарова Д.В., Новикова Я.С., Горбатов Р.О., Ковалдов К.А., Эль Мудни Ю.М. Опыт применения индивидуальных трехфланцевых вертлужных компонентов при ревизионном эндопротезировании тазобедренного сустава. Травматология и ортопедия России 2017; 23(4): 101–111, https://doi.org/10.21823/2311-2905-2017-23-4-101-111.
- Тихилов Р.М., Шубняков И.И., Денисов А.О., Конев В.А., Гофман И.В., Михайлова П.М., Нетылько Г.И., Васильев А.В., Анисимова Л.О., Билык С.С. Костная и мягкотканная интеграция пористых титановых имплантатов (экспериментальное исследование). Травматология и ортопедия России 2018; 24(2): 95–107, https://doi.org/10.21823/2311-2905-2018-24-2-95-107.
- Qadir M., Li Y., Munir K., Wen C. Calcium phosphate-based composite coating by micro-arc oxidation (MAO) for biomedical application: a review. Crit Rev Solid State 2018; 43(5): 392–416, https://doi.org/10.1080/10408436.2017.1358148.
- Dubrov V.E., Klimashina E.S., Shcherbakov I.M., Shipunov G.A., Putlyaev V.I., Evdokimov P.V., Tikhonov A.A., Zyuzin D.A., Danilova N.V., Mal’kov P.G. Experimental evaluation of the properties of 3D porous bone substitute based on calcium phosphate on the model of monocortical diaphysial femur defect in rats. Bull Exp Biol Med 2019; 167(3): 400–403, https://doi.org/10.1007/s10517-019-04536-7.
- Bolbasov E.N., Popkov D.A., Kononovich N.A., Gorbach E.N., Khlusov I.A., Golovkin A.S., Stankevich K.S., Ignatov V.P., Bouznik V.M., Anissimov Y.G., Tverdokhlebov S.I., Popkov A.V. Flexible intramedullary nails for limb lengthening: a comprehensive comparative study of three nails types. Biomed Mater 2019; 14(2): 025005, https://doi.org/10.1088/1748-605x/aaf60c.
- Popkov A.V., Popkov D.A., Kononovich N.A., Gorbach E.N., Tverdokhlebov S.I., Bolbasov E.N., Darvin E.O. Biological activity of the implant for internal fixation. J Tissue Eng Regen Med 2018; 12(12): 2248–2255, https://doi.org/10.1002/term.2756.
- Albrektsson T., Johansson C. Osteoinduction, osteoconduction and osseointegration. Eur Spine J 2001; 10: S96–S101, https://doi.org/10.1007/s005860100282.
- Gittens R.A., Olivares-Navarrete R., Schwartz Z., Boyan B.D. Implant osseointegration and the role of microroughness and nanostructures: lessons for spine implants. Acta Biomater 2014; 10(8): 3363–3371, https://doi.org/10.1016/j.actbio.2014.03.037.
- Hayes J.S., Klöppel H., Wieling R., Sprecher C.M., Richards R.G. Influence of steel implant surface microtopography on soft and hard tissue integration. J Biomed Mater Res B Appl Biomater 2017; 106(2): 705–715, https://doi.org/10.1002/jbm.b.33878.
- Tavakoli J., Khosroshahi M.E. Surface morphology characterization of laser-induced titanium implants: lesson to enhance osseointegration process. Biomed Eng Lett 2018; 8(3): 249–257, https://doi.org/10.1007/s13534-018-0063-6.
- Kalinichenko S.G., Matveeva N.Y., Kostiv R.Y., Edranov S.S. The topography and proliferative activity of cells immunoreactive to various growth factors in rat femoral bone tissues after experimental fracture and implantation of titanium implants with bioactive biodegradable coatings. Biomed Mater Eng 2019; 30(1): 85–95, https://doi.org/10.3233/bme-181035.
- Ran Q., Yang W., Hu Y., Shen X., Yu Y., Xiang Y., Cai K. Osteogenesis of 3D printed porous Ti6Al4V implants with different pore sizes. J Mech Behav Biomed Mater 2018; 84: 1–11, https://doi.org/10.1016/j.jmbbm.2018.04.010.
- Zhao D., Jiang W., Wang Y., Wang C., Zhang X., Li Q., Han D. Three-dimensional-printed poly-l-lactic acid scaffolds with different pore sizes influence periosteal distraction osteogenesis of a rabbit skull. Biomed Res Int 2020; 2020: 1–14, https://doi.org/10.1155/2020/7381391.
- Ilea A., Vrabie O.G., Băbţan A.M., Miclăuş V., Ruxanda F., Sárközi M., Barbu-Tudoran L., Mager V., Berce C., Boşca B.A., Petrescu N.B., Cadar O., Câmpian R.S., Barabás R. Osseointegration of titanium scaffolds manufactured by selective laser melting in rabbit femur defect model. J Mater Sci Mater Med 2019; 30(2): 26, https://doi.org/10.1007/s10856-019-6227-9.
- Liu F., Liu Y., Li X., Wang X., Li D., Chung S., Chen C., Lee I.S. Osteogenesis of 3D printed macro-pore size biphasic calcium phosphate scaffold in rabbit calvaria. J Biomater Appl 2019; 33(9): 1168–1177, https://doi.org/10.1177/0885328218825177.










