CRAC (Clinical Relevance of Alterations in Cancer): база знаний клинической значимости молекулярно-генетических нарушений для подбора молекулярно-направленной терапии солидных опухолей
Мультигенное тестирование с помощью NGS позволяет получить большой объем информации и может обнаруживать множество молекулярных нарушений. Последующая клиническая интерпретация является времязатратным процессом, необходимым для ответа на вопрос о выборе терапевтической стратегии. Существующие базы данных зачастую имеют противоречивую информацию и нерегулярно обновляются. Применение уровней доказательности ESCAT требует глубокого понимания характера нарушений и не отвечает на вопрос о том, какую опцию терапии выбрать в случае обнаружения нескольких биомаркеров с одинаковым уровнем доказательности. Для решения этих проблем нами создана база данных Clinical Relevance of Alterations in Cancer (CRAC) по релевантности обнаруженных нарушений в конкретных генах, часто анализируемых в составе NGS-панелей. Командой из онкологов и биологов для каждого биомаркера (типа молекулярно-генетических нарушений, характерных для конкретных генов) в отношении 15 заболеваний было присвоено CRAC-значение от 1 до 10; усредненное значение заносилось в базу. CRAC-значения являются численным отражением следующих факторов: доступность терапии и перспективность применения лекарственного лечения экспериментальными препаратами для пациентов с конкретным типом опухоли. Для CRAC было выбрано 134 гена и 15 наиболее частых типов опухолей. Наибольшую (n=2719 из 3495; 77,8%) представленность имеют связи биомаркер–нозология с CRAC-значениями в диапазоне 1–3, наименьшую (n=52 из 3495; 1,5%) — с наивысшими CRAC-значениями 9 и 10. Для оценки практической эффективности базы CRAC ретроспективно проанализировано 208 отчетов комплексного молекулярного профилирования; проведено сравнение применимости CRAC с системой уровней доказательности ESCAT. Наибольшим CRAC-значениям соответствовали максимальные уровни доказательности ESCAT: уровням доказательности I и II соответствовал диапазон значений 8–10. Ни один биомаркер внутри одного уровня доказательности не был представлен одним и тем же CRAC-значением; наибольший диапазон CRAC-значений наблюдался для биомаркеров IIIA и IV уровней доказательности — от 2 до 10 и от 1 до 9 соответственно. Использование CRAC-значений позволило идентифицировать дополнительно 95 нарушений с CRAC-значениями 1–5 у исследованных пациентов.
Разработанная база данных доступна по ссылке: https://crac.oncoatlas.ru/.
Введение
С ростом использования молекулярного профилирования активно меняется подход к лекарственному лечению различных типов опухолей [1]. Результаты геномного тестирования методом NGS (секвенирование нового поколения) показали, что применение молекулярно-направленной терапии способствует значительному улучшению общей выживаемости пациентов с различными солидными опухолями [2–4]. Учитывая длительность процесса одобрения регуляторами лекарственных средств для определенных показаний и внедрения их в рутинную клиническую практику, доступность таргетных препаратов осуществляется в разных странах посредством активной инициации программ расширенного доступа к терапии [5, 6]. Такие программы позволяют получить перспективное лечение вне зависимости от показаний, в том числе при обнаружении у пациентов релевантных молекулярно-генетических альтераций [7].
Молекулярное профилирование с применением NGS активно входит в международную клиническую практику и становится более доступным для пациентов. Европейское общество медицинской онкологии (ESMO) рекомендует использование мультигенного тестирования с помощью NGS для ряда нозологий, включая немелкоклеточный рак легкого, холангиокарциному, рак предстательной железы, рак яичников [8]. Такое тестирование позволяет получить массивный объем информации, и зачастую по его результатам обнаруживается большое количество молекулярных нарушений. Последующая клиническая интерпретация выявленных нарушений должна ответить на вопрос о том, какие терапевтические стратегии можно использовать для подавления канцерогенеза в опухолевых клетках с рассматриваемым молекулярным профилем и насколько они будут эффективны.
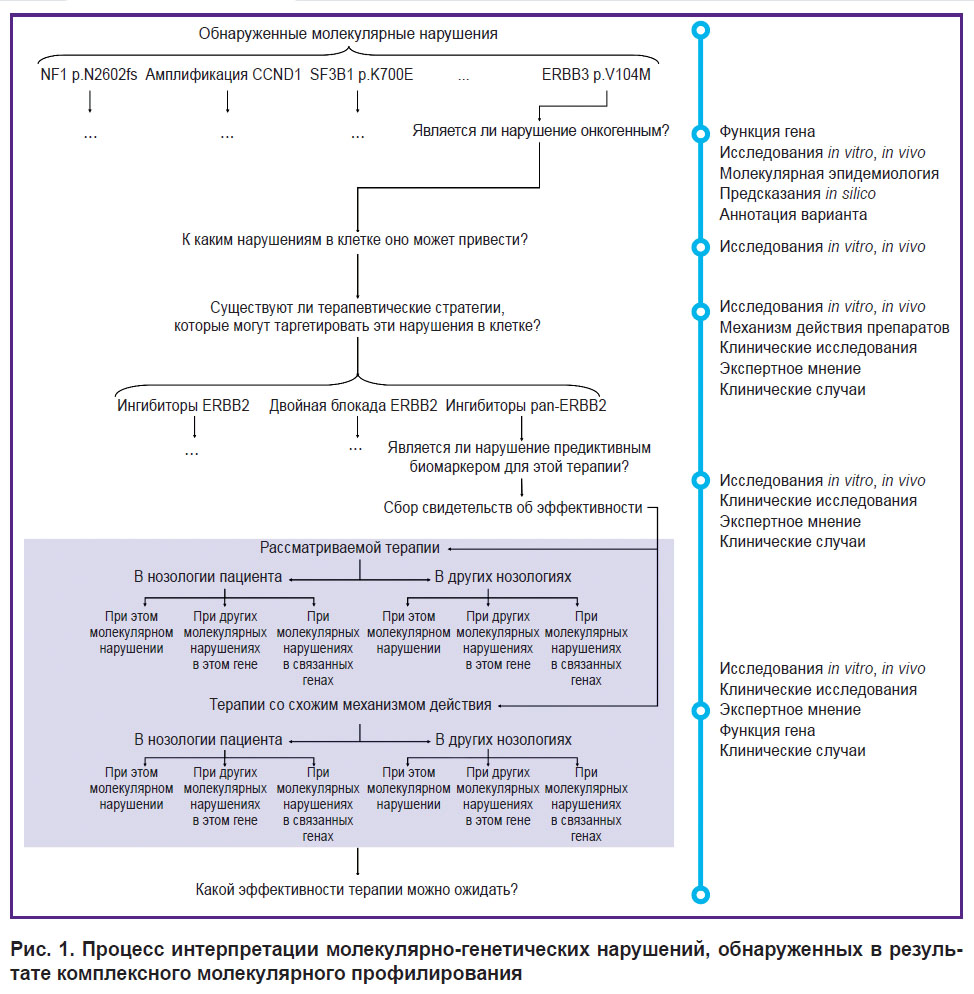
Клиническая интерпретация — разветвленный, многоуровневый процесс, который требует не только компетенций во многих смежных с онкологией отраслях знаний, но и проведения обширного литературного поиска [9] (рис. 1). Для корректного принятия терапевтического решения необходима не только клиническая интерпретация результатов молекулярного тестирования на надлежащем уровне качества в соответствии с международными стандартами и принципами доказательной медицины, но и изложение их в доступной для понимания сторонними специалистами лаконичной форме. Для систематизации всех свидетельств и доводов в пользу эффективности той или иной терапии используются уровни доказательности [10, 11], а для упрощения самого процесса — базы данных по прецизионной онкологии [10–14].
|
Рис. 1. Процесс интерпретации молекулярно-генетических нарушений, обнаруженных в результате комплексного молекулярного профилирования |
Помимо проблем, связанных с интерпретацией и определением клинической значимости обнаруженных нарушений, существует еще ряд трудностей. Так, по результатам молекулярного профилирования может быть выявлено несколько клинически значимых биомаркеров, являющихся перспективными мишенями для молекулярно-направленной терапии, взвешенный выбор между которыми зависит от понимания их связи с эффективностью той или иной терапии, а также характера нарушения. Применение использующихся в практике уровней доказательности требует осведомленности о характере нарушения и проведения обширного литературного поиска, что занимает большое количество времени. Уровни доказательности не дают прямого ответа на вопрос, какое именно лечение выбрать в случае обнаружения нескольких биомаркеров одного уровня. Так, например, существующая система ESCAT не учитывает специфические конечные точки при оценке ответа [15]. Базы знаний по клинической значимости биомаркеров позволяют получить информацию, близкую к исчерпывающей только в отношении биомаркеров уровней доказательности I, R1, которые используются в рутинной клинической практике. Кроме того, такие базы знаний имеют разную наполненность, а содержащаяся в них информация обновляется с различной периодичностью [16].
С целью решения вышеописанных проблем нами создана база данных Clinical Relevance of Alterations in Cancer (CRAC) по релевантности обнаруженных нарушений в конкретных генах, часто анализируемых в составе NGS-панелей. База данных доступна по ссылке: https://crac.oncoatlas.ru/.
Материалы и методы
Создание базы данных по клинической значимости нарушений. Для создания базы данных было выбрано 15 широко распространенных злокачественных новообразований (рак молочной железы, рак яичников, немелкоклеточный рак легкого, колоректальный рак, рак предстательной железы, рак поджелудочной железы, рак тела матки, меланома кожи, холангиокарцинома, уротелиальный рак, саркомы мягких тканей, рак слюнной железы, опухоли ЦНС, рак желудка/пищевода, нейроэндокринные опухоли ЖКТ), одним из методов лечения которых является лекарственная терапия.
Выбраны вовлеченные в канцерогенез солидных опухолей гены (гены опухолевой супрессии и протоонкогены, а также гены, демонстрирующие супрессорную и протоонкогенную активность), для каждого из которых предварительно отобраны нарушения, являющиеся предиктивными в отношении потенциальной эффективности перспективных противоопухолевых таргетных препаратов и/или ингибиторов контрольных точек иммунного ответа. Впоследствие гены сгруппированы в зависимости от типа. Структурные нарушения, приводящие к образованию химерных вариантов белков (известные как транслокации или перестройки), а также биомаркеры, ассоциированные с резистентностью к какой-либо терапии, не учитывались.
Далее для каждого типа клинически значимых нарушений в зависимости от гена и локализации опухоли проставлено CRAC-значение от 1 (минимальное значение) до 10 (максимальное значение). CRAC-значение являлось численным отражением следующих факторов: доступности терапии и перспективности применения лекарственного лечения экспериментальными препаратами для пациентов с конкретным типом опухоли.
В составлении базы участвовали 13 экспертов, при этом для оценки одного биомаркера в среднем были задействованы 5 человек. Экспертами выступали как практикующие онкологи-химиотерапевты, имеющие значительный опыт использования в рутинной практике результатов молекулярного профилирования для выбора терапии, так и биологи, занимающиеся интерпретацией результатов молекулярного профилирования. Все специалисты, участвовавшие в наполнении базы, регулярно принимают участие в молекулярных консилиумах.
При создании базы учитывали любую молекулярно-направленную терапию, одобренную регуляторами (FDA, EMA, ГРЛС), а также любое молекулярно-направленное лечение, проводимое в рамках клинических испытаний, вне зависимости от того, являлось ли наличие интересующего биомаркера критерием включения в настоящее исследование. Для экспериментальных препаратов, не включенных ни в один из вышеперечисленных регуляторов, учитывали максимальную стадию проводящихся на момент составления базы активных клинических испытаний. Перспективность молекулярно-направленной терапии определялась экспертами на основе актуальности и перспективности связи между мишенью и терапией — при отсутствии опубликованных данных об эффективности такого подхода, а при их наличии — на основании представленных в литературе результатов с учетом уровня достоверности и согласованности между ними.
При составлении базы не учитывали терапию, связь эффективности которой с какими-либо молекулярно-генетическими нарушениями не доказана в должной степени — в соответствии с рекомендациями ESCAT (либо ограничена, либо недостаточно изучена). Статус нарушений (соматический или наследственный) не брали во внимание. Две группы экспертов (молекулярные биологи и онкологи) независимо друг от друга присваивали числовые значения для предиктивной роли нарушений. Усредненное значение заносили в таблицу, на основании которой впоследствии была создана база CRAC. Важно отметить, что встречаемость нарушений в конкретном типе опухоли не учитывали при составлении базы.
Ретроспективный анализ отчетов исследований пациентов, прошедших комплексное профилирование опухоли. С целью тестирования практической эффективности базы данных, но не для ее непосредственного наполнения выполнен ретроспективный анализ отчетов по результатам комплексного молекулярно-генетического профилирования опухоли у 208 пациентов, проведенного с июня 2021 по июнь 2022 г. Комплексным молекулярным профилированием считался объем тестирования, при котором с помощью технологии NGS было проанализировано 150 и более генов. Для тестирования использовали FFPE-блок с наиболее свежим материалом, взятым из первичной опухоли, либо материал метастаза.
Обнаруженные молекулярно-генетические нарушения анализировали с учетом нозологии; гена, в котором произошло нарушение; характера и функциональных последствий нарушения; анализа релевантных терапевтических стратегий и их потенциальной эффективности. В процессе интерпретации использовали литературные данные. Каждой ассоциации биомаркера с препаратом был присвоен соответствующий уровень доказательности согласно системе ESCAT [11].
Результаты
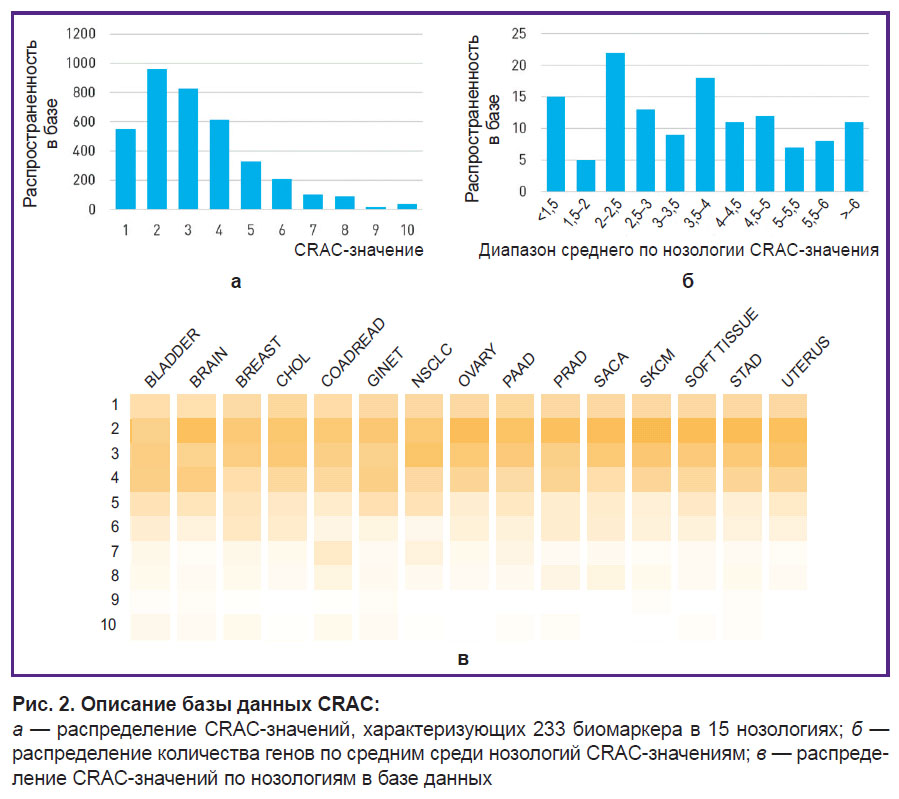
Описание полученной базы данных. Было выбрано 134 гена, из них 76 протоонкогенов и 58 опухолевых супрессоров, вовлеченных в канцерогенез. Всего было проанализировано 233 биомаркера. Наиболее частыми нарушениями являлись CNV (n=113; 48,5%), любые повреждающие/вероятно повреждающие генетические варианты (n=53; 22,7%), соматические мутации в позициях рекуррентного мутагенеза (n=22; 9,4%), а также нарушения в определенных функционально значимых доменах (n=36; 15,4%). Наибольшее количество нарушений (n=6) было отдельно выделено для гена EGFR: делеции в 19-м экзоне и p.L858R; инсерции в 20-м экзоне; варианты p.S768I, p.L861Q, p.G719X; любые соматические варианты в тирозинкиназном домене; любые соматические варианты в любом функционально значимом домене; варианты числа копий. Среднее количество нарушений для каждого гена составило 2. Для генов, демонстрирующих супрессорную активность, чаще всего использовали повреждающие генетические варианты, а также варианты числа копий.
Медиана максимального CRAC-значения вне зависимости от локализации составила 7,5 (варианты числа копий гена ERBB2), медиана наименьшего значения — 1 (любые повреждающие/вероятно повреждающие генетические варианты, например, для TP53).
Наибольшую (n=2719 из 3495; 77,8%) представленность имеют связи биомаркер–нозология с CRAC-значениями в диапазоне 1–3, наименьшую (n=52 из 3495; 1,5%) — с наивысшими CRAC-значениями 9 и 10 (рис. 2, а). Наибольшее (n=40 из 134; 29,8%) количество генов, молекулярно-генетические нарушения в которых представлены в базе, находятся в среднем по нозологии CRAC-значений диапазоне 2–2,5; 3,5–4 (рис. 2, б).
Ретроспективный анализ отчетов по результатам комплексного молекулярного профилирования. Ретроспективно проанализированы данные, полученные по результатам расширенного молекулярного профилирования методом NGS 208 пациентов с различными нозологиями, а также, при наличии, — отчеты с рекомендациями по терапии. Представленные в отчете нарушения были повторно интерпретированы, каждому нарушению присвоено CRAC-значение. При повторном анализе учитывали нарушения, которые не были выведены в отчет как потенциально клинически значимые.
Представленность нозологий среди проанализированной выборки пациентов следующая:
колоректальный рак (n=49);
аденокарцинома поджелудочной железы (n=34);
рак молочной железы (n=23);
немелкоклеточный рак легкого (n=21);
рак яичников (n=19);
аденокарцинома желудка/пищевода (n=11);
саркома мягких тканей (n=9);
холангиокарцинома (n=7);
аденокарцинома слюнной железы (n=6);
опухоли ЦНС (n=6);
рак тела матки (n=5);
рак мочевого пузыря (n=4);
рак предстательной железы (n=3);
меланома кожи (n=2);
нейроэндокринные опухоли ЖКТ (n=2).
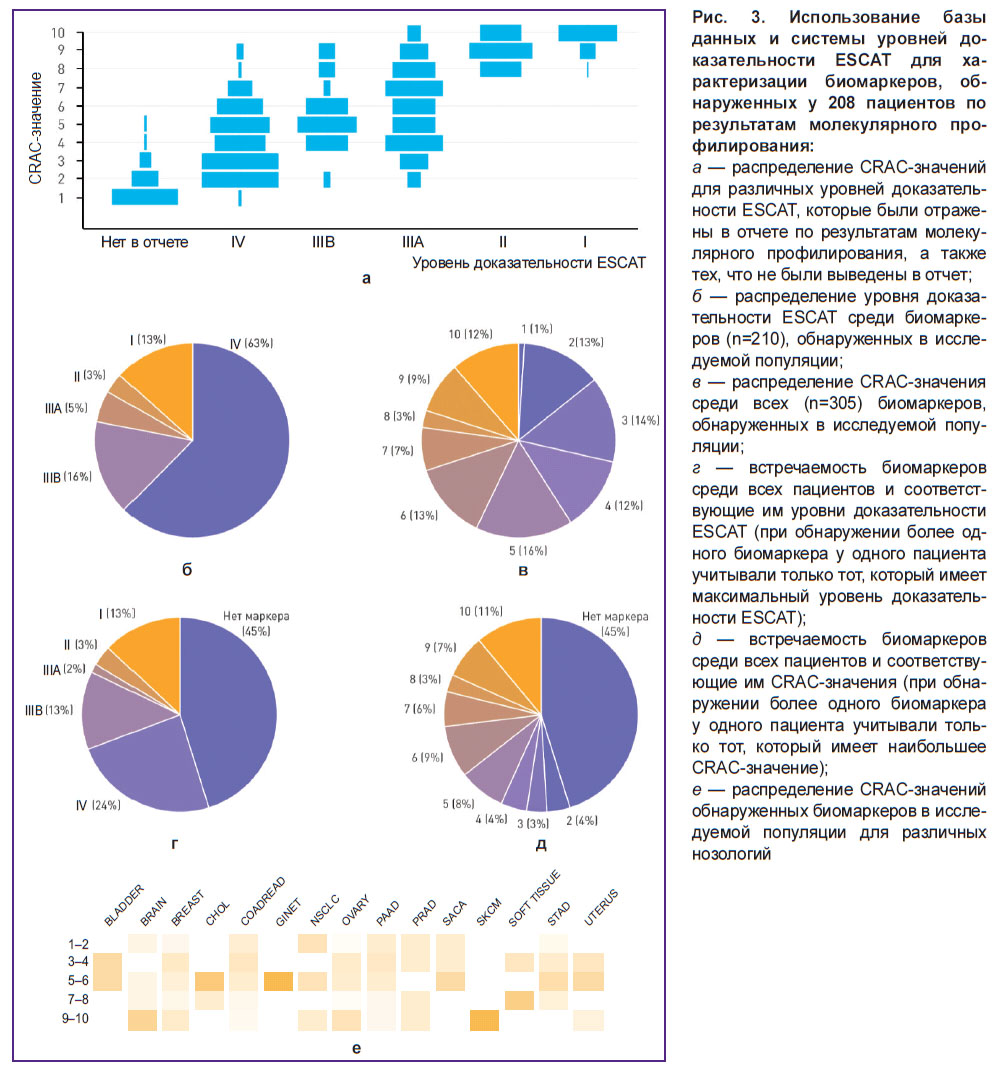
Выполнен переанализ 210 клинически значимых нарушений, являющихся биомаркерами для потенциальной эффективности молекулярно-направленной терапии. Биомаркеры резистентности не учитывали. Обнаружено 79 биомаркеров I–III уровня доказательности согласно системе ESCAT у 64 (30,7%) пациентов; еще у 114 (55%) выявлен 131 биомаркер уровня доказательности IV (рис. 3, б). Наибольшим CRAC-значениям (8–10) соответствовали уровни доказательности I и II по ESCAT. При этом ни один биомаркер внутри одного уровня доказательности не был представлен одним и тем же CRAC-значением; наибольший диапазон CRAC-значений наблюдался для биомаркеров IIIA и IV уровней доказательности — от 2 до 10 и от 1 до 9 соответственно (рис. 3, а).
Наименьшее количество биомаркеров (n=3; 1%) имели CRAC-значение 1, в то время как биомаркеры со CRAC-значениями 2, 3, 4, 5, 6, 10 были распределены равномерно для обнаруженных нарушений (рис. 3, в). Внутри исследуемых нозологий наблюдались различные CRAC-значения нозологий. Так, для меланомы кожи, нейроэндокринных опухолей ЖКТ были характерны исключительно нарушения с одним и тем же CRAC-значением, в то время как в образцах опухоли пациентов с колоректальным раком, аденокарциномой поджелудочной железы, раком молочной железы обнаруживались нарушения всех CRAC-значений (от 1 до 10) (рис. 3, е).
Среди 208 пациентов у 63 (30,3%) выявлено более 1 биомаркера уровня доказательности I–IV, у 14 (6,7%) — более 1 биомаркера уровня доказательности I–III. У 8 пациентов (3,8%) обнаружено два и более биомаркера одного и того же уровня доказательности — ESCAT I–III (из них I — у 1, II — у 2, III — у 5 пациентов). У 34 пациентов (16,3%) выявлены как минимум два биомаркера с уровнем доказательности IV по ESCAT. Встречаемость биомаркеров и соответствующие им уровни доказательности по ESCAT (при обнаружении более одного биомаркера у одного пациента учитывался только тот, который имеет максимальный уровень доказательности по ESCAT) приведены на рис. 3, г. Использование CRAC-значений позволило дополнительно идентифицировать 95 нарушений со CRAC-значениями 1–5 (рис. 3, а).
В результате применения созданной базы данных количество пациентов с двумя биомаркерами, которым было присвоено одно и то же CRAC-значение, составило 9 (4,3%). При этом в процессе учета наиболее перспективных биомаркеров (CRAC-значение 4 и выше) выявлено 4 пациента (1,9%) с двумя биомаркерами с одним и тем же CRAC-значением. Число пациентов с одинаковыми CRAC-значениями относительно количества пациентов с биомаркерами с одинаковыми уровнями ESCAT было значительно ниже, что говорит о высокой дискриминирующей способности базы данных. Встречаемость биомаркеров в исследуемой популяции и соответствующие им CRAC-значения (при обнаружении более одного биомаркера у одного пациента учитывали только тот, который имеет наибольшее CRAC-значение) представлены на рис. 3, д.
Обсуждение
В ходе молекулярного профилирования опухоли может быть обнаружено несколько нарушений, связанных с потенциальной эффективностью того или иного терапевтического подхода. Проблему ранжирования рекомендованной терапии можно решить различными способами, один из них — внедрение системы уровней доказательности. Системы уровней доказательности также призваны ответить на вопрос о том, насколько достоверно обнаруженное нарушение связано с потенциальной эффективностью или неэффективностью лечения, и служат ориентиром для назначения терапии врачом [17]. На сегодняшний день наиболее широко используются системы уровней доказательности OncoKB и ESCAT [10, 11]. Однако существует несколько проблем, ограничивающих их применимость в онкологической клинической практике. Первой проблемой является то, что различные системы уровней доказательности неэквивалентны, что ограничивает их взаимозаменяемость. Таким образом, одно и то же нарушение и его связь с одним и тем же препаратом может иметь различный уровень доказательности в зависимости от выбранной системы. Системы уровней доказательности основаны на достоверности и обширности доказательной базы [18], однако не всегда учитывают негативные результаты или характер нарушения. Таким образом, уровень доказательности для биомаркера и препарата не всегда может отражать реальную эффективность того или иного терапевтического подхода.
Несмотря на то, что существуют рекомендации по представлению молекулярно-генетических находок [19], они стандартизированы, в связи с чем наблюдается существенная гетерогенность в представлении результатов молекулярно-генетического профилирования в зависимости от лаборатории. Кроме того, обнаруженные нарушения и рекомендованная терапия не всегда ранжированы каким-либо образом, в том числе с применением уровней доказательности, что может затруднять работу онкологов с полученными отчетами. В итоге у онколога появляется больше вопросов, чем ответов. В случае, если доказательная база по взаимосвязи биомаркера и препарата не описана подробно, врачу приходится самостоятельно собирать информацию [20].
Существует большое количество баз знаний, агрегирующих различные предиктивные биомаркеры и ассоциированную с ними терапию, некоторые из них широко применяются в клинической практике [10, 12]. Однако использование таких баз данных не всегда эффективно по причине недостаточного объема информации, актуальности представленных данных, разных систем ранжирования различных терапевтических подходов, а также степени осведомленности врачей-онкологов о видах молекулярно-генетических нарушений [16]. Базы знаний демонстрируют отличную наполненность в отношении биомаркеров, использующихся в рутинной клинической практике (ESCAT I, OncoKB R1), чего нельзя сказать о биомаркерах с более низким уровнем доказательности.
Работа онкологов в междисциплинарной команде с генетиками, биологами и биоинформатиками для формирования наиболее корректной стратегии лечения пациента по результатам молекулярно-генетических исследований широко распространена в зарубежных онкологических центрах [21–23]. Работа молекулярных онкологических консилиумов непосредственно сказывается на исходах лечения пациентов, значительно их улучшая [22, 24].
В условиях недоступности консультации специалистов в сфере биологии опухоли одним из решений вышеописанных проблем может являться база данных по клинической значимости обнаруженных нарушений, для использования которой не нужно иметь глубоких знаний в генетике и геномике. Такой инструмент может помочь врачу за небольшой период времени с минимальными затратами понять, стоит ли обращать внимание на обнаруженное нарушение и если да, то какой клинический эффект будет от назначения молекулярно-направленной терапии пациенту с обнаруженным биомаркером. Созданная нами база отвечает на наиболее частые вопросы, которые встают перед лечащим врачом: насколько вероятно назначение молекулярно-направленной терапии при обнаружении релевантного нарушения; в случае, если обнаружено несколько нарушений, на какое из них в первую очередь обращать внимание, т.е. как ранжировать с высокой дискриминирующей способностью обнаруженные находки.
В нашей базе каждому биомаркеру присвоено определенное численное значение от 1 до 10, которое может меняться в зависимости от нозологии и типа нарушения. Значение, представленное для биомаркера и нозологии, является численным отражением ответа на вопрос о том, какой процент пациентов с определенным типом опухоли и определенным биомаркером могут являться кандидатами для получения соответствующей терапии при обнаружении этого и только этого биомаркера, и каким будет исход от назначения такой терапии. Например, для вариантов гена TP53 вне зависимости от нозологии в базе будет фигурировать число 1 (минимальное значение). Нарушения в гене TP53 являются одними из самых частых в солидных опухолях [25, 26], однако явная предиктивная роль таких нарушений в отношении доступной молекулярно-направленной терапии не установлена [27, 28]. Таким образом, перспективность данного биомаркера остается на сегодняшний день минимальной. Обратным, положительным, примером являются нарушения в 19-м экзоне гена EGFR, в частности для немелкоклеточного рака легкого. Таргетирование таких нарушений низкомолекулярными ингибиторами тирозинкиназы EGFR давно вошло в клиническую практику и демонстрирует значительное улучшение клинических показателей и выживаемости пациентов [29–32]. В связи с этим нарушения в 19-м экзоне EGFR при раке легкого представляют собой перспективный биомаркер, что отражают максимальные значения в базе.
Технически использовать базу данных можно следующим образом: нужно перейти на сайт https://crac.oncoatlas.ru/, ввести интересующий ген, и система выдаст CRAC-значения для различных типов нарушений в этом гене в зависимости от нозологии.
Заключение
Использование базы CRAC может стать полезным инструментом в руках онколога. Разработанная база знаний поможет ответить на вопрос о перспективности мишени для молекулярно-направленной терапии при принятии решения о назначении такой терапии по результатам комплексного молекулярного профилирования опухоли. В случае обнаружения нескольких альтераций использование CRAC-значений позволит выбрать наиболее подходящую мишень для таргетирования с точки зрения перспективности и изученности биомаркера. Наконец, база CRAC поможет выбрать оптимальный объем тестирования для пациента в зависимости от типа опухоли — так, чтобы не упустить клинически значимых нарушений. Работа с базой сэкономит время при интерпретации результатов молекулярного профилирования онкологом, кроме того, она не требует глубоких познаний в области молекулярных механизмов канцерогенеза.
Источники финансирования отсутствуют.
Конфликт интересов. Авторы заявляют об отсутствии конфликтов интересов.
Литература
- Mateo J., Steuten L., Aftimos P., André F., Davies M., Garralda E., Geissler J., Husereau D., Martinez-Lopez I., Normanno N., Reis-Filho J.S., Stefani S., Thomas D.M., Westphalen C.B., Voest E. Delivering precision oncology to patients with cancer. Nat Med 2022; 28(4): 658–665, https://doi.org/10.1038/s41591-022-01717-2.
- Pishvaian M.J., Blais E.M., Brody J.R., Lyons E., DeArbeloa P., Hendifar A., Mikhail S., Chung V., Sahai V., Sohal D.P.S., Bellakbira S., Thach D., Rahib L., Madhavan S., Matrisian L.M., Petricoin E.F. 3rd. Overall survival in patients with pancreatic cancer receiving matched therapies following molecular profiling: a retrospective analysis of the Know Your Tumor registry trial. Lancet Oncol 2020; 21(4): 508–518, https://doi.org/10.1016/s1470-2045(20)30074-7.
- Coquerelle S., Darlington M., Michel M., Durand M., Borget I., Baffert S., Marino P., Perrier L., Durand-Zaleski I.; NGSEco Group. Impact of next generation sequencing on clinical practice in oncology in France: better genetic profiles for patients improve access to experimental treatments. Value Health 2020; 23(7): 898–906, https://doi.org/10.1016/j.jval.2020.03.005.
- Sicklick J.K., Kato S., Okamura R., Schwaederle M., Hahn M.E., Williams C.B., De P., Krie A., Piccioni D.E., Miller V.A., Ross J.S., Benson A., Webster J., Stephens P.J., Lee J.J., Fanta P.T., Lippman S.M., Leyland-Jones B., Kurzrock R. Molecular profiling of cancer patients enables personalized combination therapy: the I-PREDICT study. Nat Med 2019; 25(5): 744–750, https://doi.org/10.1038/s41591-019-0407-5.
- Fountzilas E., Said R., Tsimberidou A.M. Expanded access to investigational drugs: balancing patient safety with potential therapeutic benefits. Expert Opin Investig Drugs 2018; 27(2): 155–162, https://doi.org/10.1080/13543784.2018.1430137.
- Sruamsiri R., Ross-Degnan D., Lu C.Y., Chaiyakunapruk N., Wagner A.K. Policies and programs to facilitate access to targeted cancer therapies in Thailand. PLoS One 2015; 10(3): e0119945, https://doi.org/10.1371/journal.pone.0119945.
- van der Velden D.L., Hoes L.R., van der Wijngaart H., van Berge Henegouwen J.M., van Werkhoven E., Roepman P., Schilsky R.L., de Leng W.W.J., Huitema A.D.R., Nuijen B., Nederlof P.M., van Herpen C.M.L., de Groot D.J.A., Devriese L.A., Hoeben A., de Jonge M.J.A., Chalabi M., Smit E.F., de Langen A.J., Mehra N., Labots M., Kapiteijn E., Sleijfer S., Cuppen E., Verheul H.M.W., Gelderblom H., Voest E.E. The Drug Rediscovery protocol facilitates the expanded use of existing anticancer drugs. Nature 2019; 574(7776): 127–131, https://doi.org/10.1038/s41586-019-1600-x.
- Mosele F., Remon J., Mateo J., Westphalen C.B., Barlesi F., Lolkema M.P., Normanno N., Scarpa A., Robson M., Meric-Bernstam F., Wagle N., Stenzinger A., Bonastre J., Bayle A., Michiels S., Bièche I., Rouleau E., Jezdic S., Douillard J.Y., Reis-Filho J.S., Dienstmann R., André F. Recommendations for the use of next-generation sequencing (NGS) for patients with metastatic cancers: a report from the ESMO Precision Medicine Working Group. Ann Oncol 2020; 31(11): 1491–1505, https://doi.org/10.1016/j.annonc.2020.07.014.
- Khotskaya Y.B., Mills G.B., Mills Shaw K.R. Next-generation sequencing and result interpretation in clinical oncology: challenges of personalized cancer therapy. Annu Rev Med 2017; 68: 113–125, https://doi.org/10.1146/annurev-med-102115-021556.
- Chakravarty D., Gao J., Phillips S.M., Kundra R., Zhang H., Wang J., Rudolph J.E., Yaeger R., Soumerai T., Nissan M.H., Chang M.T., Chandarlapaty S., Traina T.A., Paik P.K., Ho A.L., Hantash F.M., Grupe A., Baxi S.S., Callahan M.K., Snyder A., Chi P., Danila D., Gounder M., Harding J.J., Hellmann M.D., Iyer G., Janjigian Y., Kaley T., Levine D.A., Lowery M., Omuro A., Postow M.A., Rathkopf D., Shoushtari A.N., Shukla N., Voss M., Paraiso E., Zehir A., Berger M.F., Taylor B.S., Saltz L.B., Riely G.J., Ladanyi M., Hyman D.M., Baselga J., Sabbatini P., Solit D.B., Schultz N. OncoKB: a precision oncology knowledge base. JCO Precis Oncol 2017; 2017: PO.17.00011, https://doi.org/10.1200/po.17.00011.
- Mateo J., Chakravarty D., Dienstmann R., Jezdic S., Gonzalez-Perez A., Lopez-Bigas N., Ng C.K.Y., Bedard P.L., Tortora G., Douillard J.Y., Van Allen E.M., Schultz N., Swanton C., André F., Pusztai L. A framework to rank genomic alterations as targets for cancer precision medicine: the ESMO Scale for Clinical Actionability of molecular Targets (ESCAT). Ann Oncol 2018; 29(9): 1895–1902, https://doi.org/10.1093/annonc/mdy263.
- Griffith M., Spies N.C., Krysiak K., McMichael J.F., Coffman A.C., Danos A.M., Ainscough B.J., Ramirez C.A., Rieke D.T., Kujan L., Barnell E.K., Wagner A.H., Skidmore Z.L., Wollam A., Liu C.J., Jones M.R., Bilski R.L., Lesurf R., Feng Y.Y., Shah N.M., Bonakdar M., Trani L., Matlock M., Ramu A., Campbell K.M., Spies G.C., Graubert A.P., Gangavarapu K., Eldred J.M., Larson D.E., Walker J.R., Good B.M., Wu C., Su A.I., Dienstmann R., Margolin A.A., Tamborero D., Lopez-Bigas N., Jones S.J., Bose R., Spencer D.H., Wartman L.D., Wilson R.K., Mardis E.R., Griffith O.L. CIViC is a community knowledgebase for expert crowdsourcing the clinical interpretation of variants in cancer. Nat Genet 2017; 49(2): 170–174, https://doi.org/10.1038/ng.3774.
- Huang L., Fernandes H., Zia H., Tavassoli P., Rennert H., Pisapia D., Imielinski M., Sboner A., Rubin M.A., Kluk M., Elemento O. The cancer precision medicine knowledge base for structured clinical-grade mutations and interpretations. J Am Med Inform Assoc 2017; 24(3): 513–519, https://doi.org/10.1093/jamia/ocw148.
- Tamborero D., Rubio-Perez C., Deu-Pons J., Schroeder M.P., Vivancos A., Rovira A., Tusquets I., Albanell J., Rodon J., Tabernero J., de Torres C., Dienstmann R., Gonzalez-Perez A., Lopez-Bigas N. Cancer Genome Interpreter annotates the biological and clinical relevance of tumor alterations. Genome Med 2018; 10(1): 25, https://doi.org/10.1186/s13073-018-0531-8.
- Gyawali B., Kesselheim A.S. The promise of ESCAT: a new system for evaluating cancer drug–target pairs. Nat Rev Clin Oncol 2018; 16(3): 147–148, https://doi.org/10.1038/s41571-018-0110-3.
- Pallarz S., Benary M., Lamping M., Rieke D., Starlinger J., Sers C., Wiegandt D.L., Seibert M., Ševa J., Schäfer R., Keilholz U., Leser U. Comparative analysis of public knowledge bases for precision oncology. JCO Precis Oncol 2019; 3: PO.18.00371, https://doi.org/10.1200/po.18.00371.
- Hayes D.F. Defining clinical utility of tumor biomarker tests: a clinician’s viewpoint. J Clin Oncol 2021; 39(3): 238–248, https://doi.org/10.1200/jco.20.01572.
- Burns P.B., Rohrich R.J., Chung K.C. The levels of evidence and their role in evidence-based medicine. Plast Reconstr Surg 2011; 128(1): 305–310, https://doi.org/10.1097/prs.0b013e318219c171.
- Li M.M., Datto M., Duncavage E.J., Kulkarni S., Lindeman N.I., Roy S., Tsimberidou A.M., Vnencak-Jones C.L., Wolff D.J., Younes A., Nikiforova M.N. Standards and guidelines for the interpretation and reporting of sequence variants in cancer: a joint consensus recommendation of the Association for Molecular Pathology, American Society of Clinical Oncology, and College of American Pathologists. J Mol Diagn 2017; 19(1): 4–23, https://doi.org/10.1016/j.jmoldx.2016.10.002.
- Meric-Bernstam F., Johnson A., Holla V., Bailey A.M., Brusco L., Chen K., Routbort M., Patel K.P., Zeng J., Kopetz S., Davies M.A., Piha-Paul S.A., Hong D.S., Eterovic A.K., Tsimberidou A.M., Broaddus R., Bernstam E.V., Shaw K.R., Mendelsohn J., Mills G.B. A decision support framework for genomically informed investigational cancer therapy. J Natl Cancer Inst 2015; 107(7): djv098, https://doi.org/10.1093/jnci/djv098.
- Koopman B., Groen H.J.M., Ligtenberg M.J.L., Grünberg K., Monkhorst K., de Langen A.J., Boelens M.C., Paats M.S., von der Thüsen J.H., Dinjens W.N.M., Solleveld N., van Wezel T., Gelderblom H., Hendriks L.E., Speel E.M., Theunissen T.E., Kroeze L.I., Mehra N., Piet B., van der Wekken A.J., Ter Elst A., Timens W., Willems S.M., Meijers R.W.J., de Leng W.W.J., van Lindert A.S.R., Radonic T., Hashemi S.M.S., Heideman D.A.M., Schuuring E., van Kempen L.C. Multicenter comparison of molecular tumor boards in the Netherlands: definition, composition, methods, and targeted therapy recommendations. Oncologist 2021; 26(8): e1347–e1358, https://doi.org/10.1002/onco.13580.
- Kato S., Kim K.H., Lim H.J., Boichard A., Nikanjam M., Weihe E., Kuo D.J., Eskander R.N., Goodman A., Galanina N., Fanta P.T., Schwab R.B., Shatsky R., Plaxe S.C., Sharabi A., Stites E., Adashek J.J., Okamura R., Lee S., Lippman S.M., Sicklick J.K., Kurzrock R. Real-world data from a molecular tumor board demonstrates improved outcomes with a precision N-of-One strategy. Nat Commun 2020; 11(1): 4965, https://doi.org/10.1038/s41467-020-18613-3.
- Luchini C., Lawlor R.T., Milella M., Scarpa A. Molecular tumor boards in clinical practice. Trends Cancer 2020; 6(9): 738–744, https://doi.org/10.1016/j.trecan.2020.05.008.
- Larson K.L., Huang B., Weiss H.L., Hull P., Westgate P.M., Miller R.W., Arnold S.M., Kolesar J.M. Clinical outcomes of molecular tumor boards: a systematic review. JCO Precis Oncol 2021; 5: 1122–1132, https://doi.org/10.1200/po.20.00495.
- Kandoth C., McLellan M.D., Vandin F., Ye K., Niu B., Lu C., Xie M., Zhang Q., McMichael J.F., Wyczalkowski M.A., Leiserson M.D.M., Miller C.A., Welch J.S., Walter M.J., Wendl M.C., Ley T.J., Wilson R.K., Raphael B.J., Ding L. Mutational landscape and significance across 12 major cancer types. Nature 2013; 502(7471): 333–339, https://doi.org/10.1038/nature12634.
- Soussi T., Wiman K.G. TP53: an oncogene in disguise. Cell Death Differ 2015; 22(8): 1239–1249, https://doi.org/10.1038/cdd.2015.53.
- Hu J., Cao J., Topatana W., Juengpanich S., Li S., Zhang B., Shen J., Cai L., Cai X., Chen M. Targeting mutant p53 for cancer therapy: direct and indirect strategies. J Hematol Oncol 2021; 14(1): 157, https://doi.org/10.1186/s13045-021-01169-0.
- Huang J. Current developments of targeting the p53 signaling pathway for cancer treatment. Pharmacol Ther 2021; 220: 107720, https://doi.org/10.1016/j.pharmthera.2020.107720.
- Soria J.C., Ohe Y., Vansteenkiste J., Reungwetwattana T., Chewaskulyong B., Lee K.H., Dechaphunkul A., Imamura F., Nogami N., Kurata T., Okamoto I., Zhou C., Cho B.C., Cheng Y., Cho E.K., Voon P.J., Planchard D., Su W.C., Gray J.E., Lee S.M., Hodge R., Marotti M., Rukazenkov Y., Ramalingam S.S.; FLAURA Investigators. Osimertinib in untreated EGFR-mutated advanced non-small-cell lung cancer. N Engl J Med 2018; 378(2): 113–125, https://doi.org/10.1056/nejmoa1713137.
- Rosell R., Carcereny E., Gervais R., Vergnenegre A., Massuti B., Felip E., Palmero R., Garcia-Gomez R., Pallares C., Sanchez J.M., Porta R., Cobo M., Garrido P., Longo F., Moran T., Insa A., De Marinis F., Corre R., Bover I., Illiano A., Dansin E., de Castro J., Milella M., Reguart N., Altavilla G., Jimenez U., Provencio M., Moreno M.A., Terrasa J., Muñoz-Langa J., Valdivia J., Isla D., Domine M., Molinier O., Mazieres J., Baize N., Garcia-Campelo R., Robinet G., Rodriguez-Abreu D., Lopez-Vivanco G., Gebbia V., Ferrera-Delgado L., Bombaron P., Bernabe R., Bearz A., Artal A., Cortesi E., Rolfo C., Sanchez-Ronco M., Drozdowskyj A., Queralt C., de Aguirre I., Ramirez J.L., Sanchez J.J., Molina M.A., Taron M., Paz-Ares L.; Spanish Lung Cancer Group in collaboration with Groupe Français de Pneumo-Cancérologie and Associazione Italiana Oncologia Toracica. Erlotinib versus standard chemotherapy as first-line treatment for European patients with advanced EGFR mutation-positive non-small-cell lung cancer (EURTAC): a multicentre, open-label, randomised phase 3 trial. Lancet Oncol 2012; 13(3): 239–246, https://doi.org/10.1016/s1470-2045(11)70393-x.
- Mok T.S., Cheng Y., Zhou X., Lee K.H., Nakagawa K., Niho S., Lee M., Linke R., Rosell R., Corral J., Migliorino M.R., Pluzanski A., Sbar E.I., Wang T., White J.L., Wu Y.L. Improvement in overall survival in a randomized study that compared dacomitinib with gefitinib in patients with advanced non-small-cell lung cancer and EGFR-activating mutations. J Clin Oncol 2018; 36(22): 2244–2250, https://doi.org/10.1200/jco.2018.78.7994.
- Yang J.C., Wu Y.L., Schuler M., Sebastian M., Popat S., Yamamoto N., Zhou C., Hu C.P., O’Byrne K., Feng J., Lu S., Huang Y., Geater S.L., Lee K.Y., Tsai C.M., Gorbunova V., Hirsh V., Bennouna J., Orlov S., Mok T., Boyer M., Su W.C., Lee K.H., Kato T., Massey D., Shahidi M., Zazulina V., Sequist L.V. Afatinib versus cisplatin-based chemotherapy for EGFR mutation-positive lung adenocarcinoma (LUX-Lung 3 and LUX-Lung 6): analysis of overall survival data from two randomised, phase 3 trials. Lancet Oncol 2015; 16(2): 141–151, https://doi.org/10.1016/s1470-2045(14)71173-8.